La teratozoospermia, detta anche teratospermia, è un’anomalia dello sperma caratterizzata dalla presenza di spermatozoi malformati. Tale condizione è una delle cause dell’infertilità maschile e la sua origine può essere varia, talvolta sconosciuta.
La teratozoospermia
Il nome della patologia deriva dall’unione di due parole greche: “teras” (τέρας), che significa “mostro”, “deforme” o “portatore di deformità” e “sperma” (σπέρμα), ovvero “seme”. Pertanto, teratozoospermia e teratospermia significano “seme deforme”, dove per seme si intende la popolazione di spermatozoi. Infatti, chi è affetto da questa patologia presenta una certa percentuale di spermatozoi con una morfologia anomala. La diagnosi viene eseguita tramite lo spermiogramma che permetterà di riconoscere la presenza di spermatozoi anomali. Alcuni difetti osservabili sono: spermatozoi con due teste, una testa di forma anomala, difetti del collo, presenza di due code, una coda corta o arrotolata.

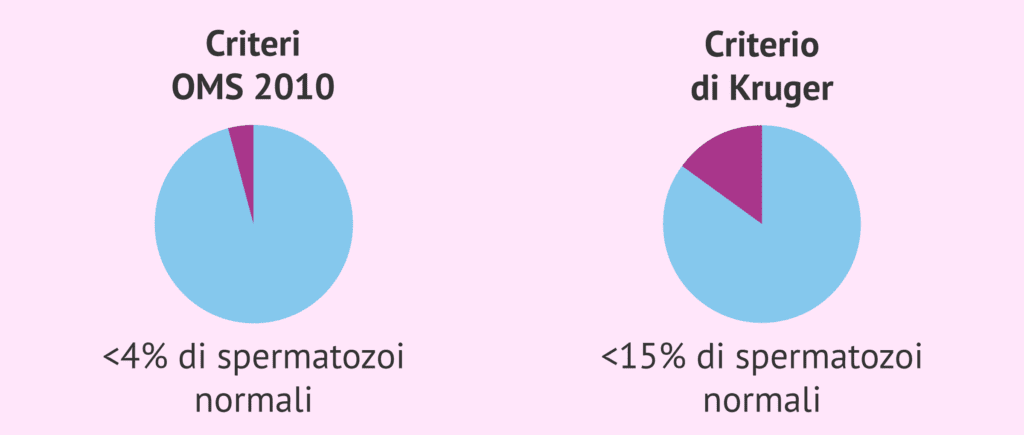
Secondo i criteri dell’Organizzazione Mondiale della Sanità (OMS), un uomo ha la teratospermia quando più del 96% dei suoi spermatozoi sono anomali. Dunque, una persona con un minimo di 4% di spermatozoi normali non ha problemi di fertilità. D’altra parte, ci sono alcuni laboratori che includono i criteri di Kruger, oltre a quelli dell’OMS, per diagnosticare la teratozoospermia. I criteri di Kruger sono più severi rispetto a quelli dell’OMS. Infatti, secondo Kruger, un uomo soffre di teratospermia quando oltre l’88% dei suoi spermatozoi hanno una morfologia anomala. In altre parole, un uomo è fertile se possiede almeno il 15% degli spermatozoi sani.
Tipi di teratozoospermia
Uno spermatozoo è normale quando ha una testa ovale e un acrosoma all’interno, il collo è più spesso della coda e la coda è allungata. I difetti riscontrati nella morfologia degli spermatozoi sono classificati in base alla loro posizione nella testa, nel collo o nella coda. Tuttavia, per diagnosticare la teratozoospermia, tutte le alterazioni vengono prese in considerazione nel loro complesso. Dopo aver analizzato la morfologia degli spermatozoi con il seminogramma, si determina il tipo di teratozoospermia in base alla gravità del campione seminale. Utilizzando i criteri di Kruger, la teratospermia si classifica in tre gradi:
- teratozoospermia leggera: il 10-15% degli spermatozoi ha una morfologia normale
- teratozoospermia moderata: il 5-9% degli spermatozoi sono normali
- teratozoospermia grave: meno del 5% degli spermatozoi sono sani.
Come abbiamo già detto, oggi i criteri dell’OMS sono spesso utilizzati per diagnosticare la teratospermia e quindi questa classificazione è diventata obsoleta. Tuttavia, è ancora possibile trovarlo nei risultati di alcuni spermiogrammi.

Indice di teratozoospermia
L’indice di teratozoospermia (TZI) è un parametro seminale che indica il numero di anomalie che ogni spermatozoo presenta. Infatti, è possibile che uno spermatozoo una sola malformazione o molteplici, a livello di più regioni. Per calcolare TZI si applica la seguente formula: TZI = (c + p + q) / x, dove:
- c = alterazioni della testa
- p = alterazioni del collo
- q = alterazioni della coda
- x = spermatozoi anomali totali
E’ possibile individuare nel liquido seminale tutte e tre le classi di spermatozoi: TZI indica quale delle tre forme è più abbondante. L’interpretazione dei risultati è la seguente:
- TZI intorno a 1: gli spermatozoi hanno anomalie in una singola zona
- TZI intorno a 2: gli spermatozoi sono malformati in due zone
- TZI intorno a 3: gli spermatozoi presentano malformazioni nella testa, nel collo e nella coda

Possibili cause della teratozoospermia
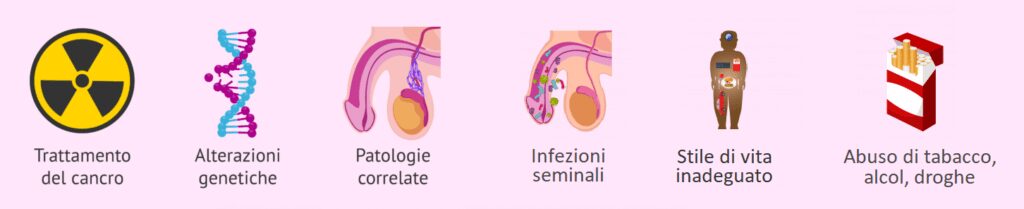
Le cause delle alterazioni della morfologia degli spermatozoi non sono completamente note, ma si ritiene che siano provocate da alterazioni nel processo di spermatogenesi. In ogni caso, sono state identificate alcune possibili cause dello sperma amorfo, che sono diverse e difficili da diagnosticare:
- chemioterapia e radioterapia
- alterazioni genetiche
- infiammazioni ed infezioni a carico dell’apparato genitale maschile:
- varicocele
- orchite
- criptorchidismo
- traumi
- diabete mellito
- meningite
- periodo febbrile
- abuso di tabacco, alcol e droga
- abitudini di vita inadeguate:
- cattiva alimentazione
- esposizione ad agenti tossici
- indumenti stretti
- età avanzata
- raccolta impropria del liquido seminale
Alcuni di questi fattori possono causare teratozoospermia reversibile, che scompare quando finisce la febbre, l’infezione o i periodi di stress. Inoltre, è possibile recuperare parte della normale morfologia degli spermatozoi ad esempio seguendo abitudini di vita sane, curando la propria dieta, smettendo di fumare.
Sintomi e complicanze
La teratospermia è una condizione asintomatica, ovvero non causa sintomi nel paziente. Ovviamente, se all’origine della teratospermia c’è una causa tipicamente sintomatologica, la persona affetta presenterà dei sintomi. Per esempio, se la teratospermia è dovuta a un’infezione genitale, tale condizione sarà associata a un determinati sintomi (febbre, bruciore durante la minzione, urina maleodorante…).
Abbiamo detto che la teratozoospermia può compromettere la fertilità maschile. Infatti, a causa della loro morfologia anomala, gli spermatozoi hanno difficoltà a penetrare e fecondare l’ovulo oppure possono provocare problemi allo sviluppo dell’embrione.
Diagnosi
Dato che la teratozoospermia non prooca sintomi nell’uomo, l’unico metodo per diagnosticarla è tramite spermiogramma in un laboratorio di andrologia. Lo spermiogramma è un test completo in cui si valutano numerosi parametri nel seme, i principali sono:
- volume dello sperma
- concentrazione dello sperma
- motilità degli spermatozoi
- morfologia degli spermatozoi
- vitalità dello sperma.
Per analizzare lo sperma, si colora una goccia di seme con il colorante blu di metilene per poter osservare gli spermatozoi al micorscopio. Per osservare correttamente la morfologia di uno spermatozoo, si devono valutare i seguenti criteri criteri per ciascuna delle 3 zone:
- testa: ovale e con un profilo regolare. L’acrosoma dovrebbe coprire il 40-70% del volume della testa ed essere situato nella parte più distale. Infine, la presenza di vacuoli all’interno deve essere inferiore al 20%.
- Pezzo intermedio: lineare e unito alla testa assialmente, lungo 1,5 volte la testa. Inoltre, lo spessore del collo dovrebbe essere intermedio tra la testa e la coda.
- Coda: la parte più stretta e più lunga dello sperma, lunga circa 50 micron e lineare, non arrotoloata.

Per calcolare la percentuale di spermatozoi anormali, si contano circa 200 spermatozoi al microscopio nelmomento in cui vengono valutati. In seguito si stima la percentuale di ogni anomalia e la percentuale totale. Sono anche disponibili altri metodi più recenti per valutare i parametri seminali e la morfologia dello sperma in modo più rapido. Questi sono i cosiddetti sistemi CASA (Computer Assisted Semen Analysis).
Terapia
Un uomo con teratospermia potrebbe portare ad una gravidanza naturale senza problemi se altri parametri seminali, come concentrazione e mobilità degli spermatozoi, non sono alterati. Tuttavia, nei casi in cui la gravidanza è ritardata, è possibile seguire alcune raccomandazioni mediche per cercare di recuperare una buona morfologia dello sperma. Però, se la teratozoospermia ha una causa genetica o è congenita, sarà più difficile trovare un trattamento che possa essere efficace per curarla.
Rimedi naturali
Innanzitutto, gli uomini che soffrono di teratospermia devono abbandonare le abitudini dannose per il loro corpo, come l’uso di tabacco o il consumo di alcol. Inoltre, seguire una dieta sana ed equilibrata, unita all’esercizio fisico, aiuta a ritrovare un po’ di fertilità. In particolare, è consigliato il consumo di alimenti ricchi di acidi omega-3, antiossidanti e di amminoacidi essenziali come L-carnitina per migliorare la qualità seminale. Ovviamente, questi contributi nutrizionali possono essere assunti tramite integratori alimentari.
Infertilità e riproduzione assistita
Nel caso in cui il paziente abbia una teratospermia lieve e non fosse in grado di ottenere una gravidanza, si può ricorrere all’inseminazione artificiale. Questo trattamento è efficace se la donna non ha problemi di fertilità e se non risultano alterate la concentrazione e la mobilità spermatica. Purtroppo però, non si può ricorrere all’inseminazione artificiale se il paziente ha una teratozoospermia moderata o grave o presenta altre alterazioni che causano sterilità. In questo caso, sarà necessario eseguire una fecondazione in vitro con microiniezione dello sperma (FIV-ICSI).
La FIV-ICSI prevede l’iniezione intracitoplasmatica degli spermatozoi per portare alla fecondazione degli ovuli. Altrimenti, esiste un’ulteriore tecnica più recente chiamata IMSI. IMSI è una tecnica migliorata derivata da ICSI che permette la fecondazione in vitro con una selezione morfologica degli spermatozoi prima di essere introdotti nell’ovulo. Nello specifico, si utilizza un microscopio in grado di ingrandire l’immagine a tal punto da permettere il riconoscimento di ciascuna anomalia presentata dagli spermatozoi.

Fonti
- https://www.pazienti.it/contenuti/malattie/
- https://invitra.it/
- https://invitra.it/riproduzione-assistita/
Crediti immagini
- Immagine in evidenza: https://www.institutocefer.com/blog/que-es-la-/
- Figura 1: https://www.my-personaltrainer.it/Sintomi/
- Figura 2: https://invitra.ita/
- Figura 3: https://invitra.it/
- Figura 4: https://invitra.it/#tipi
- Figura 5: https://invitra.it/
- Figura 6: https://www.pazienti.it/contenuti/malattie
- Figura 7: https://invitra.it/riproduzione-assistita/