La Sindrome di Larsen, nota anche come displasia articolare-connettivale di Larsen, è una rara patologia genetica che colpisce il tessuto connettivo e le articolazioni del corpo umano. Questa sindrome è stata descritta per la prima volta nel 1950 dal medico danese Larsen e presenta caratteristiche distintive che possono essere diagnosticate fin dalla nascita. Sebbene sia una condizione rara, può avere gravi implicazioni sulla salute e richiede un’attenzione medica tempestiva. In questo articolo, esploreremo in dettaglio i sintomi, le cause, le opzioni di trattamento e gli aspetti fondamentali correlati a questa Sindrome.
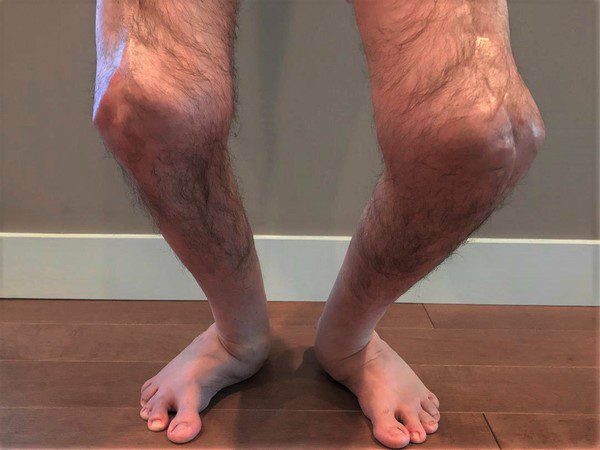
Sintomi e Caratteristiche della Sindrome di Larsen
È caratterizzata da una combinazione di segni e sintomi che possono variare da persona a persona. Alcuni dei sintomi più comuni includono:
- Ipermobilità articolare: Le persone affette dalla Sindrome di Larsen possono avere articolazioni iperflessibili e iperestese.
- Displasia articolare: Le articolazioni possono essere anormali, con alterazioni nella forma e nella struttura.
- Facce caratteristiche: Alcuni individui possono presentare tratti facciali distintivi, come un naso piatto, occhi ampiamente distanziati e una mascella prominente.
- Bassezza: Le persone con Sindrome di Larsen possono essere più basse rispetto alla media.
- Deformità toracica: Alcuni pazienti possono sviluppare una deformità del torace, come il petto carenato.
- Problemi respiratori: In alcuni casi gravi, la Sindrome di Larsen può causare problemi respiratori.
Cause e Genetica della Sindrome di Larsen
È una condizione genetica causata da mutazioni nei geni coinvolti nello sviluppo del tessuto connettivo. Il tessuto connettivo è una componente essenziale del corpo umano, poiché sostiene e collega vari organi e strutture. Le mutazioni genetiche coinvolte possono influenzare lo sviluppo delle articolazioni e altri tessuti connettivi, portando ai sintomi tipici della malattia.
La Sindrome di Larsen segue un modello di ereditarietà autosomico dominante, il che significa che un solo genitore portatore della mutazione può trasmettere la condizione al figlio. Tuttavia, in alcuni casi, la sindrome può verificarsi anche in individui senza una storia familiare nota di questa patologia, a causa di mutazioni genetiche spontanee.
Diagnosi e Trattamento
La diagnosi della Sindrome di Larsen si basa sulla valutazione dei sintomi e dei segni caratteristici del paziente, oltre a test di imaging, come raggi X e risonanza magnetica, per valutare le anomalie articolari. La consulenza genetica può essere utile per identificare la causa genetica della malattia e valutare il rischio di trasmissione ai futuri figli.
Attualmente, non esiste una cura definitiva per la Sindrome di Larsen. Il trattamento è mirato a gestire i sintomi e a prevenire complicanze. L’intervento chirurgico può essere necessario per correggere deformità scheletriche o articolari significative. La terapia fisica può aiutare a migliorare la mobilità e la forza muscolare. L’approccio terapeutico è personalizzato per ciascun paziente, in base alla gravità della condizione e ai sintomi specifici.
Prospettive e Supporto per le Persone con Sindrome di Larsen
La Sindrome di Larsen è una condizione complessa che richiede una gestione attenta e multidisciplinare. Un team medico specializzato, che comprenda genetisti, ortopedici, fisioterapisti e altri professionisti della salute, può fornire supporto e cure appropriate. Le persone con questa Sindrome possono avere una qualità della vita significativamente influenzata dalla condizione, ma con il giusto supporto e trattamento, molte possono condurre una vita soddisfacente e piena.
Conclusioni
La Sindrome di Larsen è una rara condizione genetica che colpisce il tessuto connettivo e le articolazioni, causando sintomi e caratteristiche distintive. Sebbene sia una patologia complessa, una diagnosi tempestiva e una gestione adeguata possono migliorare la qualità della vita delle persone affette. La ricerca continua su questa condizione è essenziale per migliorare la comprensione della Sindrome di Larsen e sviluppare nuove opzioni terapeutiche.
Fonti
Ti consigliamo: La sindrome di Anton-Babinski: quando la cecità diventa un’illusione