Le malattie neurodegenerative sono patologie croniche caratterizzate dal danneggiamento progressivo a carico delle cellule che compongono il cervello. Il deterioramento di queste unità cellulari porta inevitabilmente alla perdita delle normali funzionalità cognitive come quelle dell’apprendimento, della memoria e del movimento.
Esistono centinaia di tipologie diverse di neurodegenerazione. Ognuna delle malattie neurodegenerative, esclusa la sclerosi multipla, può essere definita proteinopatia o patologia da aggregazione proteica. Queste patologie sono infatti caratterizzate da misfolding proteico, un fenomeno in cui proteine patologiche cambiano la loro struttura formando aggregati cellulari che portano alla progressiva morte dei neuroni.
Le malattie neurodegenerative da aggregazione proteica si sviluppano tutte in età non-precoce, sopra i 60-80 anni di età.
Fra le patologie più note ricordiamo:
- Morbo di Alzheimer;
- Morbo di Parkinson;
- Malattia di Huntington;
- SLA (Sclerosi Laterale Amniotrofica);

Morbo di Alzheimer: la più nota patologia neurodegenerativa
Il Morbo di Alzheimer è la più conosciuta delle malattie neurodegenerative e principale causa della demenza, rendendo la persona affetta non in grado di funzionare indipendentemente e autonomamente. Infatti, questa malattia si presenta inizialmente con sintomi più generali come la perdita della memoria e difficoltà nell’apprendimento di nuove informazioni. Questo quadro sintomatico è causato nella maggioranza dei casi dal danneggiamento a carico dei neuroni della corteccia cerebrale.
Il Morbo di Alzheimer è una malattia autosomica dominante, con esordio prima dei 65 anni, e può avere origine sporadica o genetica. La forma familiare della malattia è rara, con una prevalenza inferiore allo 0,1%.
Patogenesi
Nonostante sia importante notare che le cause di questa malattia neurodegenerativa sono ancora oggetto di studio, due grandi player sono stati identificati finora: le placche beta-amiloidi, ovvero aggregazioni patologiche di una proteina chiamata “beta-amiloide” che vanno a interferire con la trasmissione nervosa all’esterno della cellula, e i grovigli (o ammassi) neurofibrillari di proteina tau iperfosforilata che vanno a interrompere i segnali fisiologici all’interno del neurone. Questi aggregati proteici nell’insieme portano alla morte della cellula e infine alla neurodegenerazione delle aree colpite. Nello specifico, frequentemente a degenerare sono l’ippocampo nella sua fase iniziale (cruciale per la formazione della memoria) e l’amigdala in quella successiva (centro delle emozioni).
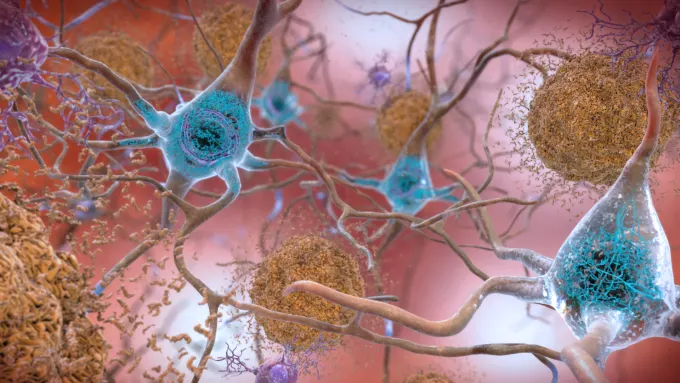
Terapie
Non esiste attualmente una cura per il morbo di Alzheimer. Tuttavia, sono conosciute terapie sia farmacologiche che non medicamentose efficaci per il contenimento dei sintomi. Dal momento che in questa malattia neurodegenerativa si verifica una carenza del neurotrasmettitore acetilcolina, risultano efficaci farmaci che ne inibiscono la sua degradazione all’interno delle cellule neuronali. Questa classe di farmaci prende il nome di inibitori delle colinesterasi, molecole in grado di stabilizzare le condizioni del malato e le sue capacità cognitive, migliorandone la qualità della vita. Un ulteriore approccio per il contenimento dei sintomi proviene dall’impartimento da figure specializzate di nuove tecniche per la ritenzione della memoria, unito a cambiamenti nello stile di vita favorendo esercizio fisico, socialità e una dieta equilibrata.
Morbo di Parkinson: la prima malattia neurodegenerativa identificata
Il Morbo di Parkinson è una delle malattie cerebrali più comuni al mondo, seconda solo al morbo di Alzheimer. È stata la prima malattia identificata come patologia neurodegenerativa e caratterizzata per la prima volta nel 1817 da James Parkinson, un neurologo inglese. Egli descrisse 6 individui con caratteristiche cliniche ben precise di deficit di tipo motorio. Tra i sintomi principali, gli individui presentavano il movimento tremolante involontario, forza muscolare diminuita e la propensione a piegare il busto in avanti con la tendenza ad una camminata molto particolare. Si presentavano questi sintomi motori con i sensi e l’intelletto illesi. Così chiamò questa patologia paralisis agitans e solo dopo 70 anni Jean Martin Charcot propose il nome “Morbo di Parkinson”.
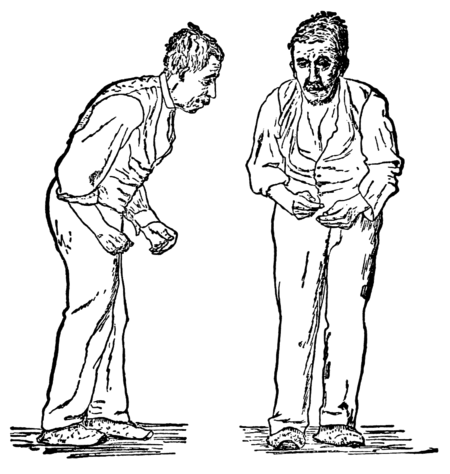
Il rischio di sviluppare questa malattia neurodegenerativa aumenta con l’età, ed è infatti intorno ai 60 anni che viene più frequentemente diagnosticata. Per effettuare la diagnosi si indagano i più classici sintomi motori di Parkinson, come i tremori a riposo, rigidità e lentezza nei movimenti. In aggiunta ai sintomi motori, gli affetti dalla patologia possono sviluppare anche problemi nell’equilibrio, insonnia e costipazione. In breve, è stato osservato che ognuno presenta il suo set di sintomi, e non c’è una traiettoria precisa in cui la patogenesi si muove.
Patogenesi
Nonostante la malattia presenti una sintomatologia varia, la patogenesi è comune e deriva dalla progressiva morte a carico dei neuroni dopaminergici. Nello specifico la neurodegenerazione interessa l’area della substantia nigra del mesencefalo, ma non in maniera esclusiva. Questi smettendo di funzionare impediscono al neurotrasmettitore dopamina di esercitare il suo ruolo importante di segnalatore. La dopamina è infatti in grado di coordinare i movimenti e produrre il senso di soddisfazione, e quando i neuroni che la producono smettono di funzionare si viene a creare il quadro sintomatologico descritto.
Gli studi condotti finora sul morbo di Parkinson mostrano che le cause della patologia neurodegenerativa possono essere da un lato ricondotte a un mix di fattori genetici (specifiche mutazioni in geni chiave) e ambientali (come pesticidi, infortuni alla testa). In molti casi tuttavia, nella maggioranza dei pazienti non è possibile ritrovare una diretta causa specifica.
Terapie
Il morbo di Parkinson, come tutte le malattie neurodegenerative, ad oggi non presenta una cura e non è possibile fermare la sua progressione. Tuttavia, è possibile migliorare significativamente la qualità della vita delle persone affette grazie a trattamenti mirati e individualizzati che spesso ne alleviano i sintomi. Un esempio di trattamento efficace è quello con la molecola Levodopa o L-DOPA. Questa è una molecola di origine naturale che è in grado di essere assorbita dai neuroni e convertita in dopamina, aiutando a controllare i sintomi motori. Insieme ai trattamenti farmacologici i dottori spesso propongono ai pazienti affetti cambiamenti nello stile di vita, suggerendo movimento all’aria aperta, interazione sociale e un’alimentazione sana.
Malattia di Huntington
La Malattia di Huntington (o Corea di Huntington) è una patologia rara (1/10.000-1/20.000 nella popolazione caucasica) che colpisce il corpo striato, regione situata alla base di ciascuno dei due emisferi cerebrali. Questa è una malattia particolare rispetto alle altre neurodegenerazioni elencate perché ha una causa esclusivamente genetica. Infatti, questa patologia è causata da un gene difettoso che codifica per la proteina “huntingtina”.
Patogenesi
A degenerare sono i neuroni dopaminergici del corpo striato e della corteccia, ed i sintomi compaiono anche in età piuttosto precoce, tra i 40 ed i 45 anni. La morte dei neuroni inizia almeno 15 anni prima dello sviluppo della malattia. Dopodiché la patologia neurodegenerativa si sviluppa piuttosto rapidamente e porta alla morte nel giro di qualche anno.
Questa patologia è stata definita inizialmente “Corea”, dalla parola greca “χορεία” che significa ballo; questi pazienti infatti presentano movimenti disordinati e continui che danno l’impressione di una danza. Questa iper capacità di movimento non controllato presente in tutte le parti del corpo è il primo sintomo che si realizza. Successivamente, c’è un deterioramento cognitivo che porta alla demenza e delle manifestazioni psichiatriche, tra cui: irritabilità, agitazione, apatia, ansia, abuso di alcol e droghe, disturbi di tipo ossessivo compulsivo e depressione. È per questo motivo probabilmente, che l’incidenza del suicidio nei pazienti portatori di Huntington è di 10 volte più elevata rispetto alla popolazione normale.
Terapie
Anche in questo caso non esiste una cura, ma delle terapie farmacologiche che sono in grado di alleviare i sintomi. Si mostrano infine utili percorsi di fisioterapia, cura dell’alimentazione, terapia occupazionale e la logopedia.
Sclerosi Laterale Amniotrofica (SLA)
La Sclerosi Laterale Amniotrofica (SLA) è una malattia neurodegenerativa rara (6 ammalati ogni 100.000 abitanti). La patologia si sviluppa nell’età adulta ed inizia con dei sintomi di tipo motorio. Spesso i primi segni riguardano una debolezza muscolare che caratterizza gli arti inferiori e che progredisce nel tempo. La malattia inizialmente colpisce la parte bassa del corpo (piedi, gambe) senza dare sintomi cognitivi o sensoriali, e si evolve fino a interessare anche la parte superiore. Questo porta così nel giro di 3-5 anni alla morte del paziente in quanto arriva a colpire i muscoli della gabbia toracica bloccando la respirazione. La SLA ha un’origine sporadica (nel 90% dei casi), ma c’è una familiarità e sono stati trovati dei geni coinvolti nelle forme familiari della malattia.
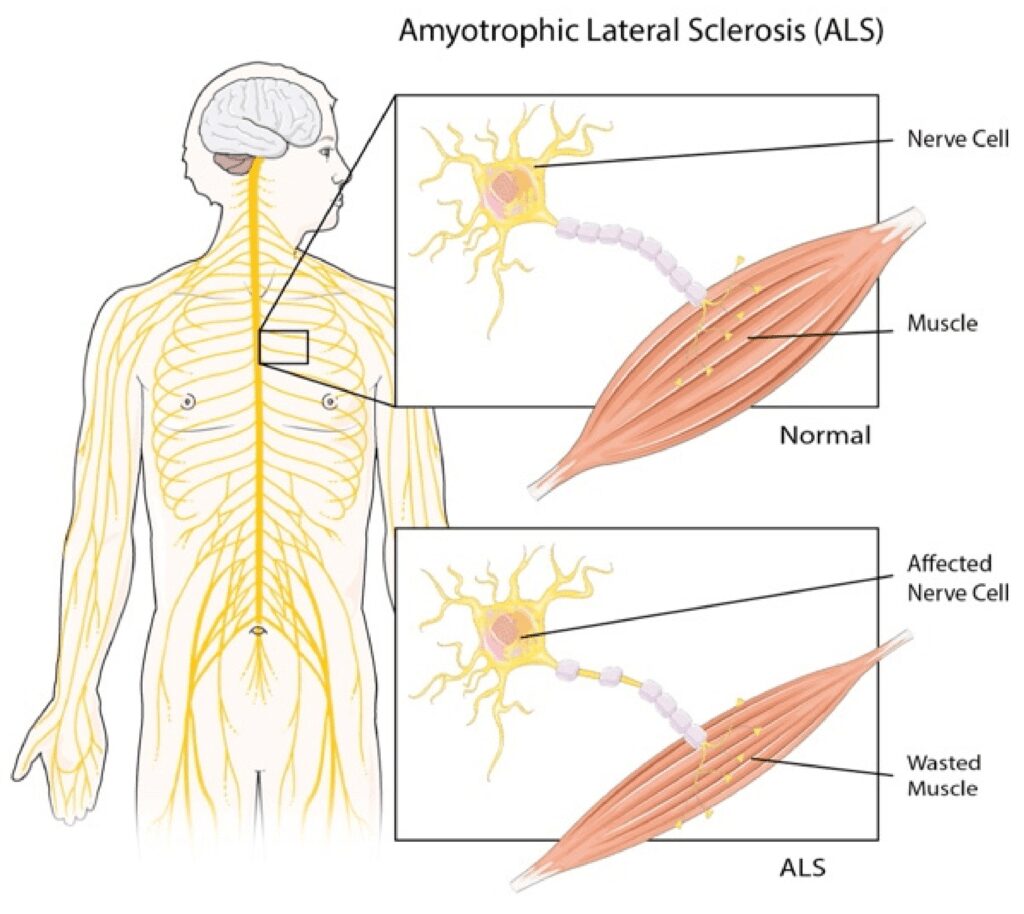
Patogenesi
Questa debolezza muscolare che i pazienti presentano non è dovuta a problemi di tipo muscolare, ma a livello neuronale. Questo avviene perché la degenerazione interessa i neuroni motori. Infatti, la malattia è caratterizzata dalla degenerazione dei neuroni motori del midollo spinale a partire dalla zona lombare e si alza poi fino a colpire tutto il midollo spinale ed in ultimo i motoneuroni della corteccia motoria.
Si osserva come nel mondo del calcio ci sia un’incidenza circa 24 volte superiore a quello del resto della popolazione di questa malattia neurodegenerativa. Molti personaggi famosi sono stati colpiti dalla SLA, tra cui il giocatore di baseball Lou Gehrig che per la prima volta ne ha acceso l’attenzione globale.
Il fatto che l’incidenza sia più elevata nei giocatori su campo verde, ha portato a pensare che i pesticidi che vengono utilizzati per mantenere verdi i campi possano avere un’influenza. In effetti si è visto che questi pesticidi possono provocare danni genetici come lesioni del DNA e aumentare lo stress ossidativo. Questi fenomeni nell’insieme sembrano portare così ad un’aumentata aggregazione proteica (anche qui ci troviamo di fronte ad una proteinopatia).
Terapie
Nonostante la sopravvivenza media negli ultimi anni sia notevolmente aumentata, la SLA è ad oggi una malattia ancora incurabile. L’unico farmaco attualmente in commercio è il Riluzolo, che agisce sul sistema nervoso aumentando la sopravvivenza intorno ai 3-4 mesi in media.
Fonti
- Dugger, Brittany N, and Dennis W Dickson. “Pathology of Neurodegenerative Diseases.” Cold Spring Harbor perspectives in biology vol. 9,7 a028035. 5 Jul. 2017
- Khan, Sahil et al. “Recent Advancements in Pathogenesis, Diagnostics and Treatment of Alzheimer’s Disease.” Current neuropharmacology vol. 18,11 (2020)
- Beitz, Janice M. “Parkinson’s disease: a review.” Frontiers in bioscience (Scholar edition) vol. 6,1 65-74. 1 Jan. 2014
- McColgan, P, and S J Tabrizi. “Huntington’s disease: a clinical review.” European journal of neurology vol. 25,1 (2018)
- Hardiman, Orla et al. “Amyotrophic lateral sclerosis.” Nature reviews. Disease primers vol. 3 17071. 5 Oct. 2017
Crediti immagini
- immagine in evidenza: https://www.nia.nih.gov/news/aging-alzheimers-resources-multimedia
- Figura 1: https://www.mdpi.com/2076-3425/8/9/177
- Figura 2: https://www.nia.nih.gov/news/aging-alzheimers-resources-multimedia
- Figura 3: https://it.wikipedia.org/wiki/Malattia_di_Parkinson
- Figura 4: https://www.mdpi.com/1996-1944/15/1/126