Per fascite necrotizzante si intende una forma particolare e rara di infezione degli strati profondi della pelle e dei tessuti sottocutanei, che si espande rapidamente attraverso la componente molle del tessuto connettivo che permea il corpo umano (fascia). La malattia, di natura batterica, si sviluppa in modo rapido e aggressivo e, se non viene trattata al più presto, evolve in una lesione cutanea, accompagnata da effetti vistosi quali bolle, vescicole e trombosi capillare, seguiti da necrosi dei tessuti sottocutanei, shock settico e morte.
Generalità
Attualmente, esistono molti nomi utilizzati impropriamente per indicare la fascite necrotizzante e includono:
- Mangia-carne
- Infezione o malattia batterica
- Fascite suppurativa
- Cancrena cutanea
- C. ospedaliera
- Cancrena di Meleney
- C. di Fournier
- Cellulite necrotizzante
Per quanto chiunque possa sviluppare la patologia, si tratta fortunatamente di un evento relativamente poco comune e diffuso soprattutto in fasce di popolazione già affetti da altri problemi di salute, tipicamente responsabili di una riduzione delle difese immunitarie, come nel caso di:
- Diabete
- Malattie renali
- Cirrosi epatica
- Tumore
- Età avanzata
Eziologia e patogenesi
I tipi di fascite necrotizzante vengono raggruppate da alcuni ricercatori in tre gruppi generali, più o meno in base ai generi di organismi che causano l’infezione e ad alcuni risultati clinici che purtroppo variano da paziente a paziente:
- Fascite necrotizzante di tipo 1 – Causata da più di due generi batterici (polimicrobica) o raramente da un solo genere di batteri come il genere Vibrio o il genere fungino (come nella Candida)
- F. necrotizzante di tipo 2 – Causata da Streptococchi SPP
- Fascite necrotizzante di tipo 3 – Chiamata anche cancrena gassosa di tipo 3 e causata da Clostridium SPP
La fascite necrotizzante rappresenta in genere la complicazione di una qualsiasi forma di interruzione della continuità della pelle, in grado di spalancare l’accesso a batteri patogeni, come nel caso di
- Tagli e graffi
- Ustioni
- Morsi di insetto
- Ferite da puntura (comprese quelle dovute all’uso di droghe per via endovenosa o endovenosa)
- Ferite chirurgiche
È inoltre possibile che si sviluppi anche in seguito a lesioni privi di lacerazioni, come nel caso di forti contusioni.
L’infezione dei tessuti molli determina un’ischemia tissutale da occlusione diffusa dei piccoli vasi sottocutanei. L’occlusione dei vasi causa infarto e necrosi cutanea, che facilitano la crescita di anaerobi obbligati (p. es., Bacteroides) e promuovono il metabolismo anaerobio di microrganismi facoltativi (p. es., Escherichia coli), causando gangrena. Il metabolismo anaerobio produce idrogeno e nitrogeno, gas relativamente insolubili che possono accumularsi nei tessuti sottocutanei.
Segni e sintomi
I primi sintomi della fascite necrotizzante compaiono in forma di:
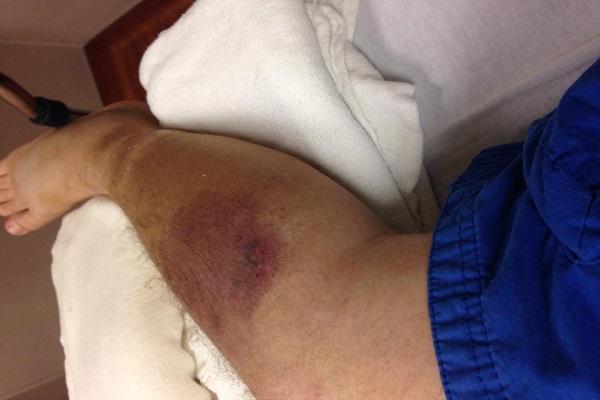
- rossore, calore, gonfiore chiaramente visibile sulla pelle, che tende ad espandersi rapidamente (Fig.1)
- dolore, che si estende anche oltre alla cute più chiaramente interessata
- febbre ed altri sintomi influenzali
Il dolore è spesso apparentemente sproporzionato rispetto all’aspetto della cute.
Con la progressione dell’infezione, a distanza di ore o giorni, possono comparire
- Formazione di ulcere, vesciche o macchie nere sulla pelle
- Cambiamenti nel colore della pelle
- Formazione di pus o comparsa di sangue
- Sintomi sistemici
- Vertigini
- Senso di stanchezza
- Diarrea o nausea
- Confusione
Diagnosi
La diagnosi di infezione necrotizzante dei tessuti molli, effettuata in base all’anamnesi e all’esame obiettivo, è supportata da leucocitosi, elevata proteina C-reattiva, presenza di gas nei tessuti molli all’esame RX, emocolture positive e condizioni metaboliche ed emodinamiche ingravescenti.
Test strumentali e di laboratorio
La TC e la RM possono essere utilizzate per delineare la malattia, ma il trattamento non deve essere ritardato in attesa dei risultati di imaging.
Durante l’esplorazione chirurgica, ci sono essudato grigio, fascia superficiale friabile e assenza di pus.
Terapia
La cura per la fascite necrotizzante include:
- Ossigenoterapia iperbarica – L’ossigenoterapia iperbarica consiste nell’utilizzo di ossigeno puro a scopo terapeutico e portato a una pressione che supera quella dell’atmosfera; essa risulta indicata quando bisogna curare pazienti con ferite ampie o colpiti da distruzione dei tessuti.
- Intervento chirurgico – Con la chirurgia è possibile asportare lembi del tessuto necrotizzante, fino ad arrivare ad amputare l’arto, se la necrosi è già in atto ed estesa in maniera irrimediabile. Il paziente viene però sottoposto a più operazioni, per via della complessità di questo intervento. Spesso si arriva al trapianto dell’arto o dell’organo interessato.
- Terapia intensiva – Questa cura è utile per porre rimedio all’ipotensione, ossia risposta che l’organismo mette in atto a seguito della diffusione dell’infezione. La terapia intensiva prevede trasfusione di sangue.
- Terapia antibiotica– La somministrazione di antibiotici si attua quando si sospetta che il paziente stia sviluppando una fascite necrotizzante e include quelli più efficaci, ossia: vancomicina, clindamicina e penicillina.
Dr.Giosuè Ruggiano
Fonti
- Fascite necrotizzante: cause, sintomi trasmissione e cura – Valori Normali
- Infezione necrotizzante dei tessuti molli – Disturbi dermatologici – Manuali MSD Edizione
- Professionisti (msdmanuals.com)
- Fascite necrotizzante – Wikipedia
- Fascite Necrotizzante: Cos’è, Sintomi, Cause, Cure | Pazienti.it
- Figura 1: Come si contrae la fascite necrotizzante (uncome.it)
- Immagine iniziale: Fascite Necrotizzante: che cos’è, cause, sintomi, diagnosi e possibili cure – NonSoloBenessere.it