L’arteriopatia periferica è una patologia del sistema cardiovascolare che coinvolge l’occlusione parziale o completa dei vasi sanguigni periferici degli arti superiori e inferiori. Questa condizione è spesso associata all’aterosclerosi, una condizione in cui le arterie perdono elasticità a causa dell’accumulo di calcio, colesterolo, cellule infiammatorie e materiale fibrotico. Tuttavia, un importante fattore di rischio per l’arteriopatia periferica è anche il diabete mellito.
I pazienti diabetici hanno il doppio delle probabilità di sviluppare l’arteriopatia periferica rispetto alla popolazione generale. Questa malattia può portare a ulcere del piede diabetico, una delle complicanze più comuni e debilitanti del diabete mellito, con gravi conseguenze per la salute dei pazienti.
Che cos’è il piede diabetico?
Secondo l’OMS, il piede diabetico è una condizione caratterizzata da infezione, ulcerazione e/o distruzione dei tessuti profondi del piede, associata a anomalie neurologiche e vasculopatia periferica degli arti inferiori. Questo significa che il piede diabetico è una complicanza cronica del diabete mellito che coinvolge gli arti inferiori. Due principali complicanze, la neuropatia diabetica (danno ai nervi periferici che può causare perdita di sensibilità ai piedi) e l’arteriopatia periferica (diminuzione del flusso di sangue e ossigeno alle arterie degli arti inferiori), sono spesso coinvolte e colpiscono circa il 50% dei pazienti con lesioni agli arti inferiori.
La neuropatia diabetica può mascherare i sintomi dell’arteriopatia periferica, come il dolore muscolare durante l’attività fisica, noto come claudicatio intermittens, aumentando il rischio che lesioni o ulcere passino inosservate fino a diventare gravi.
Perché i pazienti diabetici sono a rischio?
Il diabete mellito è un fattore di rischio principale per le patologie cardiovascolari poiché provoca alterazioni nel metabolismo, compresi i lipidi e le proteine, che possono portare a una condizione chiamata dislipidemia diabetica. Questo può causare danni alla parete arteriosa e l’accumulo di colesterolo e calcio, contribuendo all’arteriopatia periferica. Inoltre, la prevalenza del diabete nella popolazione generale è in aumento, il che aumenta ulteriormente la prevalenza dell’arteriopatia.
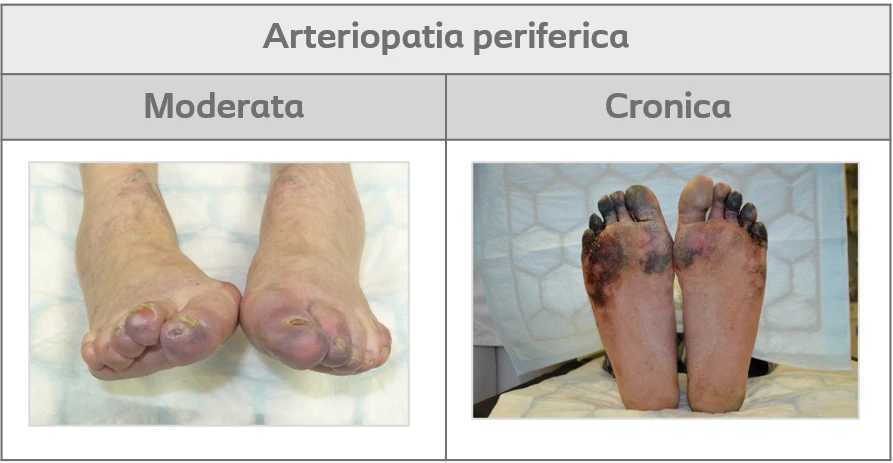
Caratteristiche dell’arteriopatia periferica nei pazienti diabetici
L’arteriopatia periferica può essere asintomatica o manifestarsi con sintomi come il dolore alle gambe durante la marcia (claudicatio intermittens). La gravità viene misurata in base alla distanza percorsa prima che insorga il dolore e quanto tempo ci vuole per il recupero. Nei casi gravi, il paziente può sperimentare dolore a riposo, che può portare a lesioni trofiche che, se infette, possono evolvere in gangrena del piede.
Come viene diagnosticata l’arteriopatia periferica?
La diagnosi dell’arteriopatia periferica si basa su un buon esame clinico e su esami strumentali. Durante l’esame clinico, è importante valutare la presenza di polsi periferici, la presenza di soffi arteriosi, il dolore durante l’attività fisica o a riposo e la presenza di lesioni trofiche.
I principali esami strumentali includono l’ecocolorDoppler, un esame non invasivo che può rilevare calcificazioni, stenosi e occlusioni arteriose. Inoltre, l’angio-TC può essere utilizzato per visualizzare le arterie in modo più dettagliato e viene eseguito con l’uso di mezzo di contrasto.
Trattamento dell’arteriopatia periferica nei pazienti diabetici
Il trattamento dell’arteriopatia periferica dipende dalla fase in cui viene diagnosticata la malattia. Nei casi asintomatici o con claudicatio intermittens lieve, la terapia medica e il controllo dei fattori di rischio, come l’ipertensione e il controllo glicemico, possono essere efficaci.
Nei casi più gravi, con dolore a riposo o lesioni trofiche, possono essere necessari interventi chirurgici. Questi possono includere interventi chirurgici aperti, come la creazione di bypass, o procedure endovascolari meno invasive che non richiedono tagli chirurgici.
La scelta del trattamento dipende dalle condizioni generali del paziente e dalla gravità della malattia. Il coinvolgimento di uno specialista vascolare è essenziale per la gestione ottimale dell’arteriopatia periferica nei pazienti diabetici.