Il sistema immunitario ha un ruolo vitale nel proteggerci dagli agenti patogeni esterni. Tuttavia, in alcuni casi, le risposte immunitarie possono attaccare il nostro stesso organismo, scatenando patologie. Questo tipo di risposte immunitarie sono definite reazioni di ipersensibilità e vengono classificate in 4 differenti tipi:
- immediata o di tipo I
- mediata da anticorpi o di tipo II
- mediata da immunocomplessi o di tipo III
- mediata da linfociti T o di tipo IV
Quelle che verranno trattate in questo articolo sono le manifestazioni allergiche di tipo I o atopie, ossia reazioni allergiche IgE-mediate, che corrispondono alle comuni allergie che noi conosciamo. Molte volte vengono usati impropriamente i termini “allergia” e “atopia” come sinonimi, quando in realtà esiste una netta differenza. Se le malattie atopiche sono tutte reazioni IgE-mediate, le manifestazioni allergiche sono reazioni ad un determinato antigene esterno, indipendentemente dal meccanismo (quindi possono anche non essere classificate come reazioni di ipersensibilità immediata). Infatti, tutte le malattie atopiche sono considerate allergiche, ma non tutte le manifestazioni allergiche sono atopiche, in quanto agiscono mediante meccanismi differenti.
Caratteristiche
Le allergie atopiche sono scaturite dall’inalazione o dall’ingestione di agenti esterni definiti allergeni. Essi sono proteine a basso peso molecolare che possono anche aderire a particelle dell’aria.
Gli allergeni più comuni sono:
- escrementi degli acari della polvere
- alimenti
- funghi e muffe
- pelo e forfora di animali domestici
- farmaci
- sostanze chimiche
- veleni di imenotteri
Eziologia e patogenesi
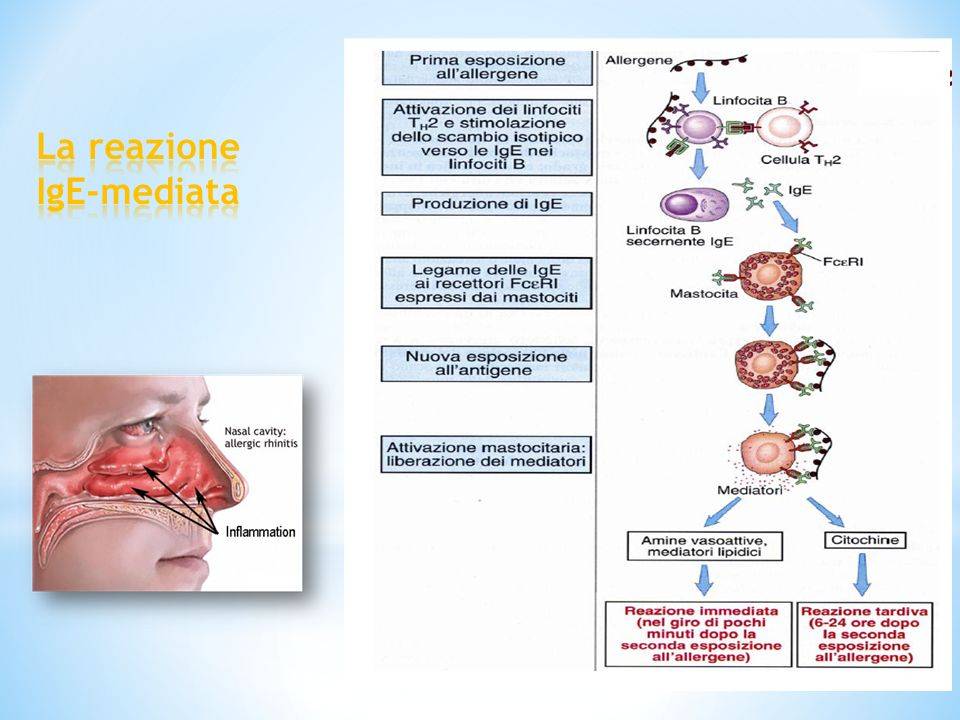
Dopo l’esposizione all’allergene, nei soggetti atopici si verifica un’attivazione abnorme dei linfociti Th2, che portano alla produzione di citochine IL-4 ed IL-13. Il loro compito è quello di agire sui linfociti B, portandoli a differenziarli in plasmacellule secernenti IgE.
Le IgE quindi si legano ai recettori ad alta affinità presenti sulla membrana dei mastociti tramite un processo definito “sensibilizzazione”, visto che la loro presenza conferisce sensibilità all’allergene di riferimento. Quando accade ciò, i mastociti sono stimolati a secernere i loro mediatori, ossia le ammine vasoattive, i metaboliti dell’acido arachidonico, le citochine e le proteasi. Queste ultime causano danni localizzati ai tessuti, le citochine invece inducono infiammazione locale. L’istamina, inoltre, è la principale ammina che induce vasodilatazione dei capillari e contrazione delle cellule muscolari lisce. Quando i mastociti producono citochine, esse stimolano il reclutamento dei leucociti, di cui quelli maggiormente coinvolti sono gli eosinofili, i neutrofili ed i linfociti Th2. Gli eosinofili sono la componente di molte reazioni allergiche, causa di danno tissutale.
Segni e sintomi
L’intensità dei sintomi che si possono verificare dipende dal tipo di allergia atopica. Nel caso del raffreddore da fieno, le reazioni, in genere di lieve entità, sono causate dall’inalazione di particolari allergeni come ad esempio le proteine del polline. I sintomi comprendono un aumento nella produzione di muco, starnuti, prurito al naso, occhi e bocca, oltre ad uno stato infiammatorio prolungato. Possono essere presenti anche dispnea e tosse.
Nelle allergie alimentari invece, i sintomi della reazione allergica sono causati dall’ingestione di particolari allergeni presenti nella dieta, in genere da proteine. Quelle di tipo IgE-mediate causano sintomi quali asma, orticaria e anafilassi. Sono più comuni tra i bambini e si verificano in soggetti con anamnesi familiare di atopia. È importante saper distinguere le allergie alimentari dalle intolleranze, in quanto le prime coinvolgono il sistema immunitario, le seconde no. Le intolleranze inoltre provocano campi addominali e diarrea, al contrario dei sintomi allergici che possono potenzialmente degenerare allo shock anafilattico.
L’asma bronchiale di tipo allergico è una patologia potenzialmente grave che causa problemi respiratori dovuti ad un’ostruzione dei bronchi. I pazienti asmatici possono anche soffrire di rinite allergica. I sintomi variano dalla tosse secca alla dispnea, sensazione di costrizione in sede toracica e respiro sibilante. Nei casi più gravi, una crisi asmatica può portare ad insufficienza respiratoria che, se non contrastata in tempo, può causare la morte del paziente.
Ultima e con un decorso più grave è l’anafilassi. Essa è una reazione IgE-mediata potenzialmente letale, che insorge in soggetti precedentemente esposti all’allergene che li ha sensibilizzati. I sintomi coinvolgono le vie aeree superiori o inferiori, la cute e l’apparato cardiocircolatorio o gastrointestinale. Lo shock anafilattico si può verificare entro pochi minuti dall’inizio dei sintomi, provocando convulsioni, impossibilità di rispondere agli stimoli, ed infine la morte.
Epidemiologia
Le atopie, ma più in generale le manifestazioni allergiche, sono le patologie più comuni ed anche in continuo aumento. La rinite allergica in età pediatrica sta registrando un incremento del 40% nell’Europa del Nord e in Italia i soggetti con rinite atopiche raggiungono una percentuale di circa il 16%. Nel caso dell’asma, in Italia la prevalenza è minore rispetto ai Paesi anglosassoni, e, in generale, la sua diffusione varia da nazione a nazione. Inoltre, circa l’80% dei soggetti asmatici hanno anche una diagnosi di rinite.
Possibili fattori responsabili si ritiene possano essere l’aumento delle condizioni igieniche e la diminuzione delle malattie infettive, con conseguente squilibrio nella concentrazione dei globuli bianchi e quindi di una risposta meno efficiente agli allergeni. È stato registrato anche un incremento delle reazioni allergiche nei Paesi più industrializzati e civilizzati, probabilmente da imputare ai fattori precedentemente esposti. Si pensa inoltre che l’ipersensibilità immediata abbia una forte componente genetica. Si ha un rischio maggiore di sviluppare allergie atopiche in soggetti con una familiarità per queste patologie, ma non sono ancora del tutto chiari i meccanismi che portano all’insorgenza di reazioni allergiche a determinati allergeni.
Diagnosi e test strumentali e di laboratorio
La diagnosi dei disturbi allergici di tipo atopico viene eseguita mediante due diversi tipi di test: i test aspecifici ed i test specifici. I primi possono dare il sospetto di una diagnosi allergica, ma non la confermano. I test specifici sono invece più precisi.
Test aspecifici
Dei test aspecifici fa parte l’emocromo, utile per la conta degli eosinofili, visto il loro numero elevato quando si verifica una reazione allergica atopica. Esso presenta però delle inesattezze e non è particolarmente utile, da solo, a determinare una diagnosi di allergia. Questo perché gli eosinofili possono risultare in numero elevato non solo in presenza di atopia, ma anche di altre condizioni quali cancro, ipersensibilità ai farmaci ecc. Inoltre, un valore degli eosinofili nella norma non può portare ad escludere la presenza di un’atopia.
Il Prist test è usato per dosare le IgE totali nel sangue, ma è scarsamente informativo in quanto non indica l’allergene che causa l’atopia. Inoltre, a livello diagnostico, si possono avere IgE alte anche per altre patologie.
Test specifici
Dei test specifici fanno parte invece:
- Prick Test
- Patch Test
- RAST
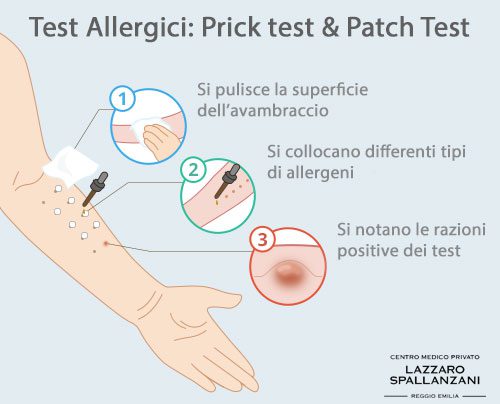
Il primo è un test cutaneo che consiste nel porre una goccia dell’antigene sull’avambraccio, sul quale è stata disegnata in precedenza una griglia con una penna. Dopo aver segnato i nomi degli antigeni sulla griglia, si punge l’avambraccio in corrispondenza delle gocce con un piccolo ago, in modo tale che il sangue venga a contatto con l’antigene. Dopo un periodo di attesa di circa 30 minuti, in caso di reazione verso uno specifico allergene si vedrà un pongo pruriginoso più o meno ampio, a seconda dell’entità della reazione allergica.
Il Patch test è utilizzato prevalentemente per la diagnosi di dermatiti allergiche da contatto, per distinguerle da quelle di tipo irritativo. Si esegue applicando del cotone contenente l’allergene sulla cute, fissandolo con dei patch o cerotti sterili. Dopo un periodo di attesa che si aggira intorno alle 48 ore, i patch con il cotone saranno rimossi e si osserverà se vi è stata una possibile reazione allergica.
Il RAST è un test di laboratorio che misura la concentrazione delle IgE specifiche per un certo allergene. È in genere eseguito dopo il Prick test, un test in vivo, al contrario del RAST che è un test in vitro eseguito su un campione di sangue. Serve per confermare il risultato del Prick test o quando non può essere effettuato un test cutaneo per problematiche particolari.
Terapia
I trattamenti che sono somministrati in caso di atopie possono essere vari, in base al tipo di atopia trattata. Nel caso del raffreddore da fieno e rinite allergica si agisce mediante antistaminici o iposensibilizzazione all’allergene. Gli antistaminici possono essere somministrati per via orale o topica mediante l’uso di spray nasali e colliri. Quando sono somministrati con la prima modalità non vanno presi al bisogno, ma nell’arco di tempo di circa 2-3 settimane, nel secondo caso invece la somministrazione può essere fatta al bisogno.
L’immunoterapia specifica o anche chiamata iposensibilizzazione o desensibilizzazione, consiste nell’abituare l’organismo all’allergene, che sia polline, escrementi degli acari, muffe o pelo di animali. La somministrazione avviene mediante delle gocce sublinguali o tramite iniezioni sottocutanee. L’esposizione all’allergene avviene in maniera sempre crescente, ed è indicata quando il trattamento farmacologico non è sufficiente o quando non è possibile stare lontani dall’allergene di riferimento. La somministrazione per via sublinguale è utilizzata in caso di diagnosi di rinite allergica quando gli agenti che causano l’atopia sono graminacee, ambrosia, escrementi di acaro della polvere o pelo del gatto.
I corticosteroidi sono somministrati per via orale o topica con preparazioni per l’aerosol, pomate o colliri. I primi si somministrano in caso di sintomatologia grave, quelli per via topica nel caso di sintomatologia oculare, eritema o tosse.
Fonti:
- http://www.medicalsystems.it/wp-content/uploads/2015/10/180_Allergica.pdf
- https://www.msdmanuals.com/it-it/professionale/immunologia-malattie-allergiche/disturbi-allergici,-autoimmuni-ed-altre-ipersensibilit%C3%A0/panoramica-sulle-malattie-allergiche-e-atopiche
- https://www.msdmanuals.com/it-it/professionale/immunologia-malattie-allergiche/disturbi-allergici,-autoimmuni-ed-altre-ipersensibilit%C3%A0/rinite-allergica
- https://www.msdmanuals.com/it-it/professionale/immunologia-malattie-allergiche/disturbi-allergici,-autoimmuni-ed-altre-ipersensibilit%C3%A0/allergie-alimentari
- https://www.medicina360.com/allergia.html
- https://www.grupposandonato.it/news/2022/gennaio/patch-test-cose-come-funziona-lettura
- https://www.ihy-ihealthyou.com/esame/rast-test
- https://www.aha.ch/centro-allergie-svizzera/allergie-intolleranze/approfondimenti/immunoterapia-specifica-desensibilizzazione
- https://www.ihy-ihealthyou.com/patologia/asma#tipologie
- https://www.msdmanuals.com/it-it/professionale/immunologia-malattie-allergiche/disturbi-allergici,-autoimmuni-ed-altre-ipersensibilit%C3%A0/anafilassi
- Abul K. Abbas, Andrew H. Lichtman, Shiv Pillai. (2017)., Le basi dell’immunologia. Fisiopatologia del sistema immunitario. (V ed.)., Edra.
Crediti immagini: