Generalità del midollo spinale
Il midollo spinale ha un ruolo fondamentale per le funzioni del sistema nervoso poiché rappresenta il più importante tramite di comunicazione tra l’encefalo ed il sistema nervoso periferico. Difatti, esso integra le informazioni in arrivo ed elabora delle risposte attraverso dei meccanismi definiti riflessi.
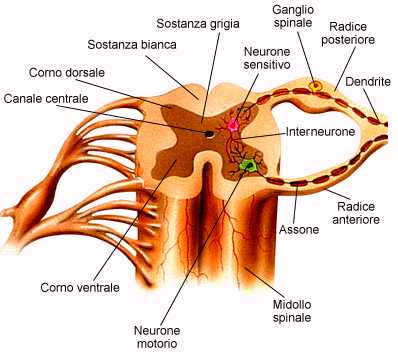
Morfologia esterna del midollo spinale
Il midollo spinale di un soggetto adulto si estende dal foro occipitale fino alla prima/seconda vertebra lombare. Misura circa 45 cm. In particolare, è più corto rispetto alla colonna vertebrale in quanto, durante lo sviluppo, non si accresce quanto quest’ultima.
Inoltre, esso si distingue per essere caratterizzato da una serie di segmenti cervicali, toracici, lombari, sacrali e coccigeo, così denominati in base alla posizione della colonna vertebrale da cui entrano ed escono i nervi spinali.
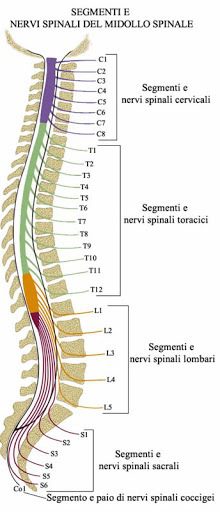
Specificamente, dà origine a 31 paia di nervi spinali, che lasciano la colonna vertebrale attraverso i fori intervertebrali e sacrali.
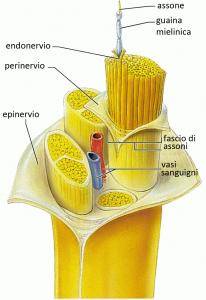
In particolare, i nervi sono dei fasci di fibre nervose, a loro volta formate dagli assoni e dalle cellule di Schwann che li avvolgono, e circondati da guaine di tessuto connettivo. Inoltre, i gangli sono raggruppamenti di corpi cellulari posti nel SNP lungo il percorso del nervo.
Il midollo spinale ha un diametro non uniforme per tutta la sua lunghezza. Difatti, risulta essere più ampio nell’estremità superiore e gradualmente decresce in diametro in direzione dell’estremità inferiore.
Rigonfiamento cervicale e lombare
Si distingue per essere caratterizzato da due rigonfiamenti: quello cervicale e quello lombare.
In particolare, il rigonfiamento cervicale, posto nella regione cervicale inferiore, corrisponde all’area dove entrano ed escono dal midollo gli assoni che formano i nervi che innervano gli arti superiori. Mentre, il rigonfiamento lombare, posto nella regione toracica inferiore e lombare superiore è la zona dove gli assoni che formano i nervi che innervano gli arti inferiori entrano ed escono dal midollo.
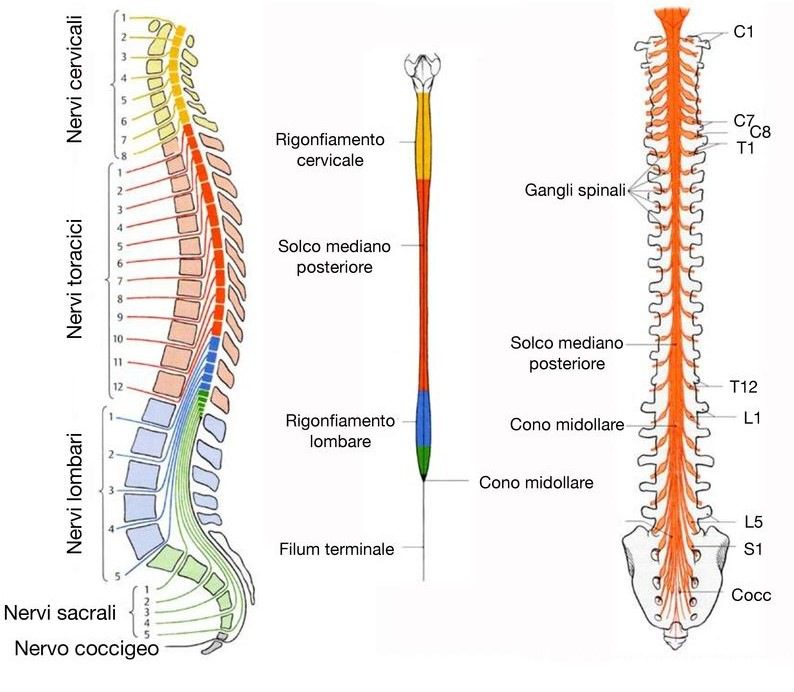
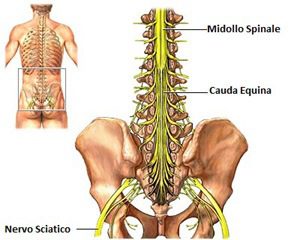
Nello specifico, subito al di sotto del rigonfiamento lombare, il midollo spinale si assottiglia a formare una regione conica chiamata cono midollare. In più, a partire dall’estremità di tale cono midollare si estende una sottile espansione di tessuto connettivo fibroso, il filum terminale.
Inoltre, il cono midollare e i numerosi nervi che si estendono inferiormente attorno ad esso, dentro il canale vertebrale, sembrano una coda di cavallo e sono perciò chiamati cauda equina.
La superficie dorsale presenta un solco longitudinale poco profondo il solco mediano posteriore e la profonda scissura presente analogamente lungo la superficie ventrale prende il nome di fessura mediana anteriore.
Meningi spinali
Le meningi sono membrane di tessuto connettivo che circondano il midollo spinale e l’encefalo. In particolare, la membrana più superficiale e spessa è la dura madre. Essa circonda il midollo spinale e si continua con l’epinevrio dei nervi spinali.
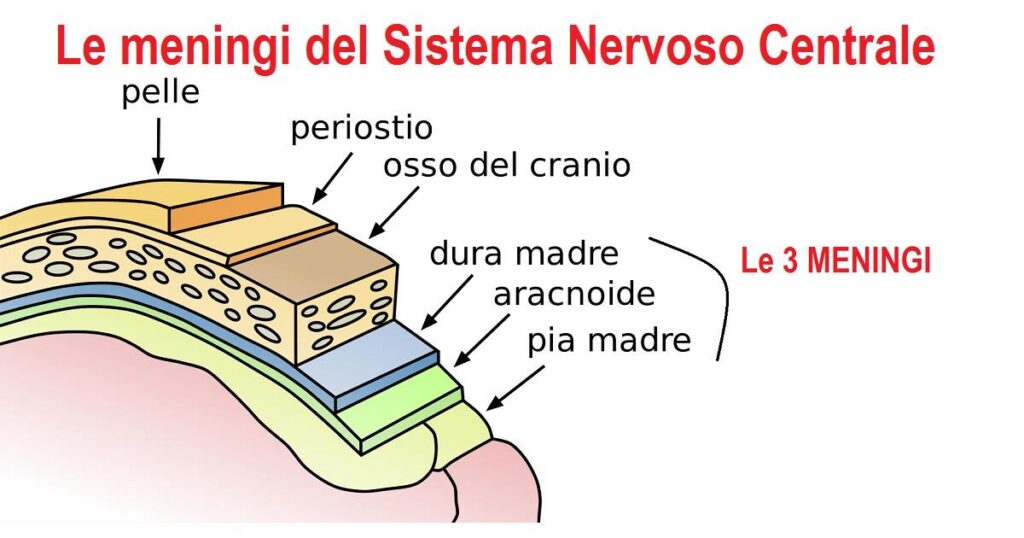
Inoltre, la dura madre forma un sacco, spesso noto come come sacco durale, che circonda il midollo spinale. Il sacco tecale si inserisce sulla rima del foro occipitale e termina a livello della seconda vertebra sacrale. In più, la dura madre del midollo spinale si continua con la dura madre che circonda l’encefalo e con il tessuto connettivo che avvolge i nervi spinali.
Specificamente, le inserzioni della dura madre al contorno del forame magno dell’osso occipitale, alla seconda e terza vertebra cervicale e al sacro hanno il significato di stabilizzare il midollo all’interno del canale vertebrale.
Caudalmente la dura madre spinale si assottiglia divenendo un denso cordone di fibre collagene che si fonde con i componenti del filum terminale a formare il legamento coccigeo, il quale si estende lungo il canale sacrale e termina fondendosi con il periostio del sacro e del coccige.
Spazio epidurale, subdurale e subaracnoideo
In particolare, la dura madre attorno al midollo spinale è separata dal periostio del canale vertebrale tramite lo spazio epidurale. Difatti, l’anestesia epidurale dei nervi spinali, spesso effettuata nelle donne durante il parto, è indotta iniettando anestetici dentro questo spazio.
La membrana al di sotto della dura madre è molto sottile ed è chiamata aracnoide. Lo spazio tra questa membrana e la dura madre è lo spazio subdurale e contiene solo una piccola quantità di liquido sieroso. Mentre, tra l’aracnoide e la pia madre vi è lo spazio subaracnoideo, che contiene fasci di aracnoide, vasi e liquido cerebrospinale (LCS).
Infine, lo strato meningeo più profondo, la pia madre, è strettamente aderente alla superficie dell’encefalo e del midollo spinale. In particolare, il midollo spinale è mantenuto in posizione all’interno del canale vertebrale tramite i legamenti denticolati ed il legamento coccigeo.
Morfologia interna
Una sezione trasversale del midollo spinale rivela che esso è formato da sostanza bianca in periferia e sostanza grigia centrale.
In particolare, la sostanza bianca è formata da assoni mielinizzati che formano fibre nervose. La fessura mediana anteriore e il solco mediano posteriore sono i limiti longitudinali che permettono la suddivisione tra metà destra e sinistra del midollo spinale.
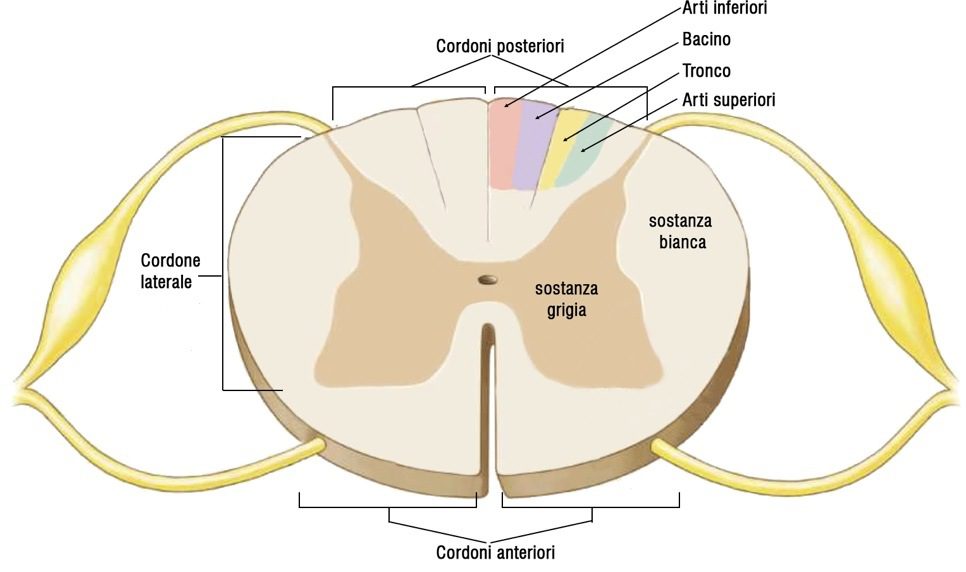
Specificamente, la sostanza bianca di ciascuna metà del midollo spinale è organizzata in tre colonne (dette anche cordoni o funicoli), chiamate colonna ventrale (anteriore), colonna dorsale (posteriore) e colonna laterale. Ogni colonna è suddivisa in tratti nervosi o fascicoli, detti anche vie nervose. Tutte le fibre nervose di un determinato tratto hanno un’origine, una destinazione e una funzione.
Organizzazione dei nervi spinali
Tutte le 31 paia di nervi spinali, eccetto il primo paio e quelli del sacro e del coccigeo, escono dalla colonna vertebrale attraverso forami intervertebrali, localizzati tra due vertebre adiacenti.
In particolare, il primo paio di nervi spinali esce tra il cranio e la prima vertebra cervicale. Mentre, i nervi del sacro escono dall’osso del sacro e il nervo coccigeo fuoriesce dal coccige. Specificamente, otto paia di nervi spinali escono dalla colonna vertebrale nella regione cervicale, 12 nella regione toracica, 5 nella regione sacrale e 1 nella regione coccigea.
Per convenzione, ogni nervo spinale è identificato da una lettere ed un numero. La lettera indica la regione della colonna vertebrale da cui esso emerge: C, cervicale; T, toracica; L, lombare; S, sacrale; CO, coccigeo. Mentre, il numero indica la localizzazione, all’interno di ogni regione, da dove emerge il nervo dalla colonna vertebrale: i nervi cervicali sono identificati con C1-C8, i nervi toracici T1-T12, quelli lombari L1-L5 e quelli sacrali S1-S5.

In particolare, ogni segmento del midollo spinale da cui emerge un paio di nervi spinali è definito mielomero. Inoltre, un dermatomero costituisce un’area di cute fornita di un’innervazione sensitiva tramite una coppia di nervi spinali.
Giovanna Spinosa
Fonti
- Vanputte, Regan, Russo “Anatomia umana“. Seeley, IV edizione;
- http://www.unife.it
- http://www.unife.it
- https://it.wikipedia.org
- https://www.microbiologiaitalia.it/didattica/barriera-emato-encefalica-neurogenesi-neuromorfologia-neurofisiologia/
Crediti immagini
- Figura 1: http://www.giovannichetta.it
- Figura 2: http://www.giovannichetta.it
- Immagine 3: https://docplayer.it
- Immagine 4: https://clementino99.wordpress.com
- Figura 5: http://superagatoide.altervista.org
- Figura 6: http://superagatoide.altervista.org
- Immagine 7: https://www.maniesperte.it