Caratteristiche
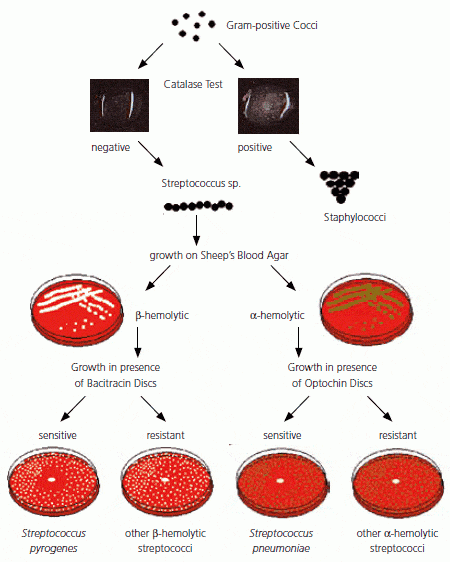
Gli streptococchi vengono raggruppati, oltre che su base biochimica, in base al tipo di emolisi che presentano in piastre di agar sangue ed in base al tipo di antigene C che presentano.
Streptococcus pyogenes, in merito a quanto detto, è uno streptococco beta-emolitico (presenta quindi una beta-emolisi su agar sangue) con antigene di gruppo A.
Questo streptococco, in quanto tale, è responsabile di forme infiammatorie acute nell’uomo ma anche di quelle che vengono definite “sequele non suppurative”, ovvero le conseguenze di una malattia infettiva.
Caratteri antigenici
Come detto, in base al tipo di antigene di polisaccaride C (C da carboidrato), gli streptococchi vengono identificati ed inseriti nella cosiddetta classificazione di Lancefield (Figura 1), la quale si deve alla batteriologa Rebecca Lancefield .
In particolar modo, S. pyogenes rientra tra gli streptococchi di gruppo A possedendo un dimero di N-acetilglucosammina e ramnosio.

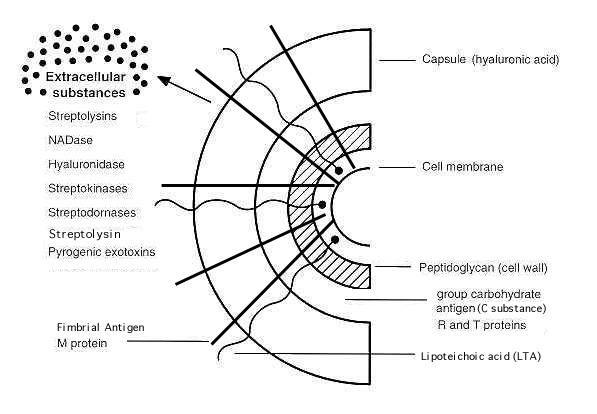
Alcuni S. pyogenes possiedono una capsula la quale porta alla formazione di tipiche colonie mucose. Conseguentemente questa capsula conferisce al batterio un grande potere antifagocitario ed è per questo motivo un’ottima arma contro le difese dell’organismo ospite.
Tuttavia, a differenza di molti altri batteri capsulati, la capsula di S. pyogenes non presenta un significato di immunogenicità poiché è costituita da un punto di vista molecolare da acido ialuronico, il quale risulta essere molto simile ad una molecola presente nella sostanza fondamentale del tessuto connettivo, in altre parole si parla di mimetismo antigene.
Molto importante è la presenza delle fibrille, le quali presentano un significato in termini di antigene e di patogenicità. Queste fibrille le ritroviamo sulla superficie della cellula e sono costituite dalla “proteina M“. Quest’ultima è un importantissimo fattore di virulenza considerando che con il suo potere antifagocitario, protegge S. pyogenes dall’azione dei neutrofili.
Le proteine M sono suddivise in:
- M di classe I: antigeni esposti;
- M di classe II: non presentano antigeni esposti.
Un’altra proteina utile per marcare ceppi batterici che non esprimono proteina M è la proteina T.
Altri importanti componenti della parete cellulare comprendono (Figura 2):
- Proteine di tipo-M;
- Proteina R: importante per la diagnosi in quanto opacizza i fattori sierici;
- Proteina B: può mascherare l’antigene M che non viene riconosciuto dal sistema immunitario;
- Acido lipoteicoico: permette l’adesione della cellula legandosi alla
fibronectina; - Proteina F: ha funzione adesiva insieme all’acido lipoteicoico.
Filogenesi
| Dominio | Prokaryota |
|---|---|
| Regno | Bacteria |
| Phylum | Firmicutes |
| Classe | Cocchi |
| Ordine | Lactobacillales |
| Famiglia | Streptococcaceae |
| Genere | ‘Streptococcus’ |
| Specie | ”S. pyogenes” |
Morfologia delle colonie
Gli streptococchi sono generalmente coltivati su terreno di agar sangue. Questa tecnica consente il rilevamento di β-emolisi, che è importante per le successive fasi di identificazione.
Per l’identificazione di S. pyogenes nei campioni clinici, le piastre di agar sangue vengono sottoposte a screening per la presenza di colonie β-emolitiche. Come risultato di questo, l’aspetto tipico delle colonie di S. pyogenes dopo 24 ore di incubazione a 35-37 °C è a forma di cupola, soprattutto con una superficie liscia o umida e margini chiari.
Hanno un colore bianco-grigiastro ed hanno un diametro di >0,5 mm e sono circondati da una zona di β-emolisi che è spesso da due a quattro volte più grande del diametro della colonia (Figura 3).

Al microscopio ottico, S. pyogenes appare, per inciso, come cocchi Gram-positivi, disposti in catene (Figura 4 & Figura 5).

Figura 4 – Colonie di S. pyogenes al microscopio ottico forma catene di cocchi Gram-positivi arrotondati o sferici. Campo luminoso. Ingrandimento: 1000x. 
Figura 5 – Colonie di S. pyogenes al microscopio ottico forma catene di cocchi Gram-positivi arrotondati o sferici. Campo luminoso. Ingrandimento: 1000x.
Patogenesi
La sorgente di infezione primaria di S. pyogenes è l’uomo stesso, ma ancora più importante, questo batterio si trasmette da uomo a uomo e l’infezione può non presentare evidenze cliniche.
La virulenza è determinata dalla capacità di:
- Aderire alla superficie della cellula ospite;
- Invadere le cellule epiteliali;
- Evitare l’opsonizzazione e la fagocitosi;
- Produrre una varietà di tossine ed enzimi.
L’adesione è mediata da più di 10 antigeni differenti, tra cui l’acido lipoteicoico, le Proteine M la Proteina F. La penetrazione di S. pyogenes nella cellula epiteliale, mediata dalla proteina M e dalla proteina F, è importante per il mantenimento di infezioni persistenti e per l’invasione nei tessuti profondi.
S. pyogenes è anche in grado di evitare l’opsonizzazione e la fagocitosi legando il fattore H, ovvero una proteina regolatoria indispensabile per l’attivazione del complemento.
Nelle forme acute ricoprono un ruolo di fondamentale importanza la Proteina F, la capsula (per la su azione antifagocitaria) e in particolar modo la Proteina M (la quale produce esotossine ed esoenzimi).
Esotossine
L’esotossina di primaria importanza di S. pyogenes è sicuramente la Streptolisina-O, una citolisina (o emolisina) la quale presenta dei gruppi -SH.
Questa esotossina è in grado di formare dei veri e propri pori sulla membrana della cellula ospita andando ad alterare completamente i sistemi di trasporto e di scambi con l’esterno. La conseguenza sarà inevitabilmente la morte della cellula ospite.
La Streptolisina-O, d’altra parte, possiede un fortissimo potere immunogeno ed agisce soprattutto sui cheratinociti andando a provocare una infiammazione a livello cutaneo.
Oltre la Streptolisina-O, S. pyogenes produce un’altra citolosina: la Streprolisina-S, la quale è proprio responsabile dell’alone di emolisi completa che si forma attorno alle colonie che crescono su agar sangue. La sua citotossicità è molto alta e possiede un meccanismo di azione simile alla Streptolisina-O.
Per contrasto la Streptolisina-S ha quasi una totale mancanza di immunogenicità.
Fattori di virulenza
Il potere patogeno di S. pyogenes è reso possibile anche dall’azione di altri fattori di virulenza (Tabella 1), come:
- Streptochinasi (A e B): in grado di dissolvere i coaguli di fibrina;
- DNAasi: depolimerizza il DNA rilasciato dalle cellule nel pus;
- Ialuronidasi: favorisce la diffusione di S. pyognes nei tessuti;
- C5a peptidasi: distrugge il componente C5a del complemento portando ad un blocco dell’azione dei fagociti polimorfonucleati;
- NADasi: danneggia i leucociti che fagocitano il batterio;
- Neuroaminidasi: favorisce la colonizzazione dell’epitelio da parte del batterio;
- Tossine pirogene (SPE-A, SPE-B, SPE-C, SPE-F ed il superantigene streptococcico): responsabili, in quanto tali, di malattie come la scarlattina, la fascite necrotizzante, l’insufficenza respiratoria acuta e l’edema polmonare.
| FATTORI DI VIRULENZA | EFFETTO BIOLOGICO |
| Capsula | Azione antifagocitaria |
| Acido lipoteicoico | Lega la fibronectina sulle cellule epiteliali (con proteina M ed F permette la penetrazione) |
| Proteina M | Adesina, media l’internalizzazione nella cellula ospite, antifagocitaria (lega il fattore H che degrada C3b) |
| Proteine tipo-M | Legano IgM e IgG e α2-microglobulina (inibitoe di proteasi), antifagocitarie. |
| Proteina F | Media l’adesione e l’internalizzazione nelle cellule epiteliali (con l’acido lipoteicoico, lega la fibronectina) |
| Esotossine pirogene | Superantigeni, mediano la pirogenicità, aumentano l’ipersensibilità ritardata e la sensibilità all’endotossina, immunosopprimono i linfociti B. Responsabili di eritema tipo-scarlattina. |
| Streptolisina- S (ossigeno-stabile) | Lisa leucociti, piastrine e eritrociti, stimola il rilascio di enzimi lisosomiali. Non è immunogena. |
| Streptolisina- O (ossigeno-labile) | Lisa leucociti, piastrine e eritrociti, stimola il rilascio di enzimi lisosomiali. È immunogena. |
| Streptochinasi (A e B) | Lisa i coaguli di sangue (plasminogeno→plasmina), facilita la diffusione dei batteri nei tessuti. |
| DNAasi | Depolimerizza il DNA rilasciato dalle cellule nel pus. |
| C5a peptidasi | Degrada il C5a → inibita la chemiotassi e il successivo richiamo dei PMN. |
Tabella 1 – Fattori di virulenza di S. pyogenes.
Metodi di identificazione
Per effettuare una corretta identificazione di S. pyogenes si può procedere in diversi modi, in particolare attraverso:
- Esame colturale;
- Esame microscopico ;
- Identificazione mediante antibiogramma;
- Rivelazione antigenica;
- Ricerca degli anticorpi.
Esame colturale
Per quanto riguarda l’esame colturale, si procede con la semina in piastre di agar sangue. Su questo terreno le colonie avranno un diametro di 1-2 mm con aspetto mucoso e saranno circondate da un alone di emolisi (Figura 6 & Figura 7).

Figura 6 – Coltura di S. pyogenes su agar sangue. 
Figura 7 – Particolare di colonie di S. pyogenes su agar sangue. Notare l’alone di emolisi che circonda le colonie.
Per distinguere su agar sangue di pecora uno stafilococco beta emolitico da uno streptococco beta emolitico si può eseguire il test della catalasi, dove:
- S. aureus risulterà positivo;
- S. pyogenes risulterà negativo.
Esame microscopico
Prima di tutto l’esame microscopico si effettua dopo la colorazione di Gram ed è valido come diagnosi rapida e preliminare di infezioni di tessuto molle o piodermite. Per inciso, questo esame non è valido su tamponi orofaringei dal momento che altri streptococchi costituiscono la flora della faringe.
La pelle, normalmente, non ospita gli streptococchi quindi nel caso in cui sia positiva, al microscopio vedremo cocchi disposti in coppie o in catenelle (Figura 4 & Figura 5) accompagnati da leucociti.
Identificazione mediante antibiogramma
Si può, a questo punto, procede attraverso un’identificazione mediante antibiogramma, in particolare della bacitracina (Figura 8 e Figura 9). In una piastra con streptococchi di gruppo A i ceppi inibiti dalla bacitracina saranno quelli di gruppo A.
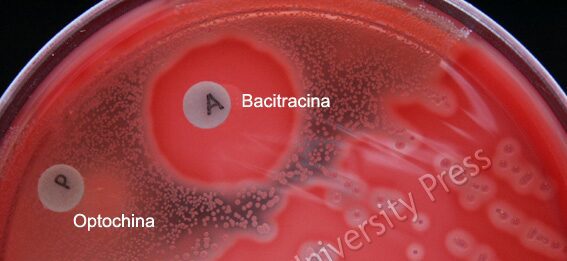
Oggi spesso si esegue anche la ricerca del carboidrato gruppo specifico, dimostrando la presenza dell’enzima L-pirrolidonil arilamidasi.
Rivelazione antigenica
La rivelazione antigenica può essere messa in atto mediante test immunologici (agglutinazione o EIA). Vengono, quindi, utilizzati anticorpi che reagiscono specificamente con il carboidrato gruppo-specifico della parete cellulare e batterica.
Tuttavia, è più affidabile utilizzare una sonda marcata di DNA (FISH).
Ricerca degli anticorpi
Ultimo ma non meno importante, un test diagnostico usato molto spesso si avvale della ricerca degli anticorpi su siero di pazienti affetti da malattie provocate da S. pyogenes, i quali presenteranno anticorpi nei confronti di numerosi enzimi specifici, come:
- anti-Proteina M;
- anti-ASO;
- anti-DNAsi B.
Terapia
Gli antibiotici migliori per S. pyogenes sono le penicilline ma vengono utilizzati anche l’eritromicina o la cefalosporina.
La terapia antibiotica nei pazienti affetti da faringite, se viene somministrata entro 10 giorni dall’inizio della malattia può alleviare i sintomi e prevenire la febbre reumatica.
| BATTERIO | BACITRACINA | OPTOCHINA |
| S. pyogenes | Sensibile | Resistente |
| S. agalactiae | Resistente | Resistente |
| S. pneumoniae | Resistente | Sensibile |
| S. anginosus | Resistente | Resistente |
| Streptococchi iridanti | Resistente | Resistente |
Tabella 2 – Spettro di resistenza di S. pyogenes alla bacitracina e all’optochina.
Fonti:
- sciencesource.com
- www.ncbi.nlm.nih.gov/books/NBK343617/
- textbookofbacteriology.net/streptococcus_2.html
- Wikipedia
- Murray, P.R., et al. 1995. Manual of Clinical Microbiology , 6th ed. American Society for Microbiology, Washington, D.C.
- Pubmed
- Principi di Microbiologia Medica – Michele La Placa
- American Society for Microbiology
- Principi di microbiologia medica di G. Antonelli, M. Clementi, G. Pozzi (a cura di), 2017.




1 commento su “Streptococcus pyogenes”