Apparato genitale femminile: caratteristiche generali
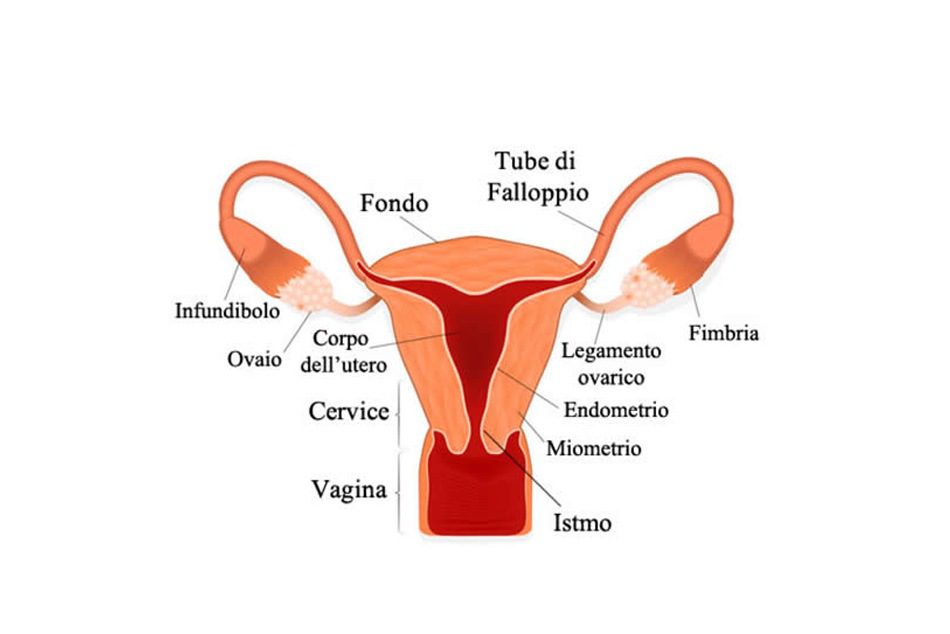
L’apparato genitale femminile è l’insieme degli organi e delle strutture che permettono la riproduzione e l’accoppiamento negli animali femminili; lo studio delle rispettive patologie associate rientra nel campo della ginecologia. L’apparato genitale femminile interno è composto da: la vagina, l’utero, le tube di Falloppio e le ovaie (Fig.1); la vulva è la terminazione e l’apertura esterna dell’ apparato genitale femminile. (Fig.2).
Gli organi femminili hanno diverse funzioni:
- produzione e sviluppo delle cellule uovo;
- produzione degli ormoni sessuali femminili;
- gravidanza e maturazione del feto;
- accoppiamento.
Vagina
Nei mammiferi, la vagina è costituita da un canale fibromuscolare molto elastico che serve da supporto al collo dell’utero e all’uretra, negli esseri umani si estende dalla vulva alla cervice. Ha una lunghezza da 6 a 8 cm nella parte anteriore, e di 8–9 cm nella parte posteriore dilatandosi/espandendosi durante l’eccitazione sessuale; normalmente, l’apertura vaginale esterna è parzialmente coperta da una membrana chiamata imene. L’apertura della vagina si trova nel triangolo urogenitale, quest’ultimo posto anteriormente al perineo e comprende anche l’apertura uretrale e le parti associate dei genitali esterni. La vagina è di colore rosa vivo tendente al rosso, particolare comune alle membrane mucose interne (in condizione fisiologica) della maggior parte dei mammiferi.
Quando non è sessualmente eccitata, si presenta come un tubo collassato, con le pareti anteriori e posteriori che combaciano; le pareti laterali, nella loro area centrale, sono relativamente più rigide, per questo, la vagina collassata ha una sezione trasversale a forma di H. Dove il lume vaginale circonda la cervice dell’utero, esso è diviso in quattro regioni continue, o fornici vaginali; questi sono i fornici anteriori, posteriori, laterale di destra e laterali di sinistra. I solchi prodotti dalla ripiegatura della parete nel terzo esterno della vagina sono detti pieghe vaginali, sono costituite da tessuto epiteliale che hanno lo scopo di offrire alla vagina un’estesa area superficiale che ne favorisce l’estensione; la dilatazione è agevolata, oltre che da dette pieghe che ne aumentano l’espandibilità, pure dalla particolare lubrificazione, che avviene tramite le ghiandole di Bartolino.
Punto G
Una zona erogena, comunemente chiamata punto G, è ubicata nella parete anteriore della vagina, a circa cinque cm più addentro del suo ingresso; alcune donne provano intenso piacere se il loro punto G è stimolato convenientemente durante l’amplesso. Un orgasmo scaturente dal punto G potrebbe essere la causa dell’eiaculazione femminile, il che porta a ritenere che il piacere connesso al punto G provenga dalle ghiandole di Skene, un omologo femminile della prostata; alcuni ricercatori, peraltro, negano radicalmente l’esistenza del punto G.
Funzioni
La vagina è l’organo deputato all’accoppiamento, il suo ruolo principale è dunque quello di ricevere lo sperma durante l’atto sessuale. Serve anche a permettere lo scorrimento del flusso mestruale, e di consentire, in sede di parto, il passaggio del feto e l’espulsione della placenta.
Perfusione e innervamento
La vagina riceve il sangue principalmente attraverso l’arteria vaginale, che emerge da un ramo dell’arteria iliaca interna, o dall’arteria uterina; le arterie vaginali si anastomizzano lungo il lato della vagina con il ramo cervicale dell’arteria uterina; questo forma l’arteria azygos che si trova sulla linea mediana della vagina anteriore e posteriore. Altre arterie che perfondono la vagina includono l’arteria rettale media e l’arteria pudenda interna, tutti i rami dell’arteria iliaca interna. Due vene principali drenano il sangue dalla vagina, una a sinistra e una a destra; queste formano una rete di vene più piccole, il plesso venoso vaginale, che si collega al plesso venoso uterino, a quello vescicale e a quello del retto; questi alla fine si riversano nelle vene iliache interne. L’innervamento della vagina superiore è fornito dalle aree simpatica e parasimpatica del plesso pelvico, la vagina inferiore è innervata dal nervo pudendo.
Utero
L’utero è un organo impari e mediano posto al centro della piccola pelvi, tra la vescica (anteriormente) e il retto (posteriormente); è coperto da una piega simile al peritoneo, detta legamento largo che, dopo aver rivestito l’utero, si distacca ai suoi lati per fissarsi alla piccola pelvi, venendo a costituire i due legamenti larghi destro e sinistro. Nelle donne che non hanno avuto figli le dimensioni dell’utero si attestano all’incirca sui 6-7 cm di lunghezza, 3-4 cm di larghezza, per un peso complessivo di 50 gr circa: valori che possono subire notevoli mutamenti nel caso di donne che abbiano avuto molti figli, per le quali possono aumentare sia le dimensioni sia il peso dell’organo.
Le tre regioni
L’utero può essere diviso anatomicamente in tre regioni:
- Corpo, parte centrale dell’utero, la quale contiene l’orifizio interno dell’utero;
- Fondo dell’utero, la parte più estesa che termina superiormente;
- Cervice, che penetra nella vagina fino a sporgere all’interno di essa nel cosiddetto muso di tinca, il quale è separato dalla parete interna della vagina da uno spazio anulare detto fornice della vagina.
La struttura
La struttura dell’utero è quella tipica degli organi cavi: è formato da una parete costituita da una successione di tonache che circoscrivono un lume. Nel caso dell’utero queste tonache sono:
- Strato più interno (la tonaca mucosa o endometrio) che si inspessisce durante il ciclo mestruale in preparazione dell’impianto dell’embrione;
- Strato muscolare o miometrio è uno spesso strato muscolare contenente la maggior parte dei vasi sanguigni e nervi che riforniscono l’utero;
- Rivestimento peritoneale detto anche perimetrio è il proseguimento del peritoneo pelvico. Questo è lo strato scivoloso di tessuto connettivo che riveste la cavità pelvica.
Caratteristica è la posizione dell’utero rispetto al bacino: l’asse maggiore forma con l’asse maggiore del bacino un angolo aperto anteriormente (angolo di versione) di circa 60-80° (antiversione fisiologica), mentre l’asse del corpo forma con l’asse del collo uterino un angolo ottuso (angolo di flessione) di circa 150°, aperto anteriormente (antiflessione fisiologica).
Funzioni
La sua funzione è quella di accogliere il bambino nei nove mesi di gravidanza, permettendo l’impianto dell’uovo fecondato, lo sviluppo dell’embrione e l’accrescimento del feto.
Perfusione e innervamento
L’utero è rifornito dal sangue arterioso sia dal dell’arteria uterina che dall’arteria ovarica, la quale si divide nei suoi rami terminali che sono:
- Le arterie del fondo dell’utero
- Il ramo ovarico, che decorre al dinnanzi del legamento utero-ovarico e termina anastomizzandosi a pieno canale con l’arteria ovarica
- Il ramo tubarico che irrora la porzione mediale della tuba e si anastomizza con il ramo tubarico dell’arteria ovarica
- L’arteria per il legamento rotondo, in genere sostituita da numerosi esili ramuscoli che si anastomizzano con rami per il legamento rotondo provenienti dall’arteria epigastrica inferiore
- I rami dell’arteria uterina, si anastomizzano a livello dello strato medio del miometrio dalla cui rete arteriosa traggono origine i rami diretti verso l’endometrio
Le vene, che originano dalla parete uterina, formano una ricca rete a livello dello strato vascolare del miometrio; qui presentano una parete molto sottile e sono denominate seni uterini. Le vene si raccolgono poi lungo il margine laterale dell’utero formando, con le vene provenienti dalla vagina, il plesso utero-vaginale.
I nervi afferenti che forniscono l’utero sono i nervi spinali T11 e T12, l’apporto simpatico proviene dal plesso ipogastrico e dal plesso ovarico; l’ innervazione parasimpatica proviene dal secondo, terzo e quarto nervo sacrale.
Tube di Falloppio
Le salpingi (tube uterine, tube di Falloppio, trombe di Falloppio o ovidutti) sono due condotti simmetrici che mettono in comunicazione ciascuna delle due ovaie all’utero. Rappresentano la normale sede di fecondazione, ovvero il luogo in cui avviene l’incontro tra l’ovulo (gamete femminile) e lo spermatozoo (gamete maschile); sono lunghe circa 12-13 cm.
Le salpingi sono anatomicamente così composte:
- L’infundibolo: si tratta della prima parte, caratterizzata da una forma a imbuto che è la parte più vicina alle ovaie; termina con un padiglione contornato di frange, dette fimbrie
- L’ampolla è la porzione più lunga e tortuosa delle salpingi, e ha una lunghezza di circa 7-8 centimetri; da un lato consente il passaggio degli ovuli e degli spermatozoi nel momento in cui si contrae. Dall’altro, se ha luogo la fecondazione, permette il transito embrionale
- L’istmo, che si presenta più sottile e dal decorso rettilineo, di una lunghezza di circa 3-4 centimetri
La parte delle salpingi situata nell’utero è la parte finale e costituisce il tratto in cui le tube si immettono nella cavità uterina.
Funzioni
Le salpingi rivestono una duplice funzione: permettono la migrazione dalle ovaie all’utero dell’ovulo maturo rilasciato dal follicolo ovarico pronto per la fecondazione; intercettano l’ovulo (gamete femminile) e lo spermatozoo (gamete maschile) e ne consentono l’incontro, dando origine alla fecondazione.
Perfusione e innervamento
La tuba uterina possiede un ricco corredo vascolare, specie nella parte infundibolare; il sangue vi giunge per mezzo dei rami tubarici delle arterie uterina e ovarica, che si anastomizzano tra loro, dando origine ad un’arcata arteriosa, da questa nascono i rami arteriosi diretti verso la parete tubarica. Le vene provenienti dalla tuba, dopo aver costituito anch’essi un’arcata simile a quella arteriosa, fanno capo medialmente alla vena uterina e lateralmente alla vena ovarica. Alcune piccole vene, seguendo il legamento rotondo dell’utero, raggiungono la vena epigastrica inferiore.
I nervi pervengono alla tuba dai plessi utero-vaginale e utero-ovarico, sono destinati soprattutto alla muscolatura liscia della parete, ma sottili rami penetrano anche nello spessore della tonaca propria delle pliche.
Ovaio
Le ovaie (o gonadi femminili) sono due ghiandole a forma di mandorla, situate rispettivamente ai lati dell’utero, hanno dimensioni che, in una donna adulta, sono di circa 4 cm di lunghezza, 2 cm di larghezza e 1 cm di spessore. Le dimensioni dell’ovaio variano nel tempo, piccole nella prima infanzia, aumentano durante il periodo di fertilità della donna. Le ovaie sono formate da un polo superiore e da un polo inferiore:
il polo superiore – o tubarico – è legato all’infundibolo della tuba uterina, quello inferiore – o uterino – è più sottile, e collegato all’utero dal legamento utero-ovarico. Nell’ovaio si possono distinguere due regioni: una periferica, la zona corticale, dove si trovano gli organuli ovarici, e una centrale, la zona midollare, caratterizzata dalla presenza di numerosi vasi e nervi immersi in abbondante connettivo.
La zona corticale è la parte situata perifericamente, al di sotto dell’epitelio ovarico; ha uno spessore variabile tra 2 e 10 mm ed è formata dallo stroma corticale, un connettivo particolare dotato di una notevole capacità di adattamento funzionale; nello stroma corticale sono contenuti gli organuli ovarici, cioè i follicoli oofori e i corpi lutei in vari stadi di evoluzione o di regressione.
La zona midollare dell’ovaio è la regione centrale e profonda dell’ovaio in continuazione dell’ilo attraverso il quale passano i vasi sanguigni e linfatici e i nervi che si distribuiscono all’organo. Queste ramificazioni vascolari presentano una disposizione a spirale del tutto caratteristica (arterie a cavaturacciolo) che conferisce alla zona profonda della midollare una certa capacità di deformarsi in rapporto allo stadio di sviluppo dei follicoli situati nella corticale e a modificare la sua consistenza in rapporto allo stato di congestione delle arterie a spirale; si parla perciò di bulbo dell’ovaio.
Funzioni
Le ovaie hanno due funzioni:
- producono gli ovuli, fattore essenziale per la riproduzione (funzione gametogenica);
- svolgono anche una funzione endocrina, poiché emanano anche gli ormoni sessuali (estrogeni, progesterone e una piccola quantità di androgeni) che controllano ogni fase della vita riproduttiva femminile.
Perfusione e innervamento
L’ovaio ha una duplice fonte di irrorazione: l’arteria genitale (ovarica) e il ramo ovarico dell’arteria uterina.
L’arteria genitale ovarica nasce dall’aorta addominale, mentre, il ramo ovarico nasce dall’arteria uterina a livello dell’angolo laterale dell’utero e, seguendo il legamento utero-ovarico, raggiunge il mesovario per anastomizzarsi con l’arteria ovarica. Le vene formano un ricco plesso in corrispondenza della zona midollare, contribuendo alla costituzione del cosiddetto bulbo dell’ovaio e fanno capo medialmente alla vena uterina e lateralmente alle vene ovariche le quali sono dapprima unite in un plesso pampiniforme, che risale verso l’addome nel legamento sospensore, poi si riducono in un tronco unico che, a destra, sbocca nella vena cava inferiore e a sinistra nella vena renale.
I nervi giungono all’ovaio tramite i vasi arteriosi attorno ai quali formano un ricco plesso. Il plesso utero-ovarico, emanazione del plesso celiaco, accompagna l’arteria genitale; fibre nervose, provenienti dal plesso pelvico, seguono il ramo ovarico dell’arteria uterina. Dalle ricche reti nervose della midollare emanano fibre che, o seguendo i vasi o isolate, si portano alla corticale.
Vulva
La vulva è la terminazione e l’apertura esterna degli organi genitali femminili esterni, situata nella parte anteriore del perineo, al centro di un complesso di formazioni cutanee di protezione, concentriche l’una all’altra, la più interna delle quali delimita una piccola cavità, detta vestibolo della vagina, nella quale si apre il canale vaginale. Appare come un rilievo impari mediano, di forma piriforme, che inizia a livello della parte superiore della sinfisi pubica e si estende verso il basso lungo le branche ischio-pubiche, terminando a circa 1 centimetro dall’apertura anale.
Questo rilievo, formato da un cuscinetto di cute spessa, prende il nome di monte di Venere, il quale continua in basso con due pliche cutanee pari e simmetriche dette grandi labbra o valve. Il monte di Venere e le grandi labbra sono ricoperte da uno sviluppato apparato pilifero, al di sotto si trovano altre due pliche cutanee interne, pari ma non sempre simmetriche e prive di apparato pilifero, più sottili, dette piccole labbra o ninfe, che si congiungono in alto in una formazione a piccolo tubercolo sporgente che è la parte ispezionabile degli organi erettili femminili, ossia corpo e glande della clitoride. Le piccole labbra sono sempre nascoste all’interno delle grandi labbra prima della pubertà.
Grandi labbra
Le grandi labbra o valve sono l’equivalente dello scroto nel maschio, possono contenere un canale, il dotto di Nuck, di lunghezza molto variabile, che le collega al peritoneo, vestigia di un abbozzo embrionale di organi sessuali maschili. La clitoride è costituita da corpi cavernosi ed è riccamente innervata: risulta essere simile, nella costituzione, al pene maschile, derivando infatti dallo stesso abbozzo embrionale. Da esso si differenzia tuttavia per essere in assoluto l’unico organo del corpo umano esclusivamente deputato al piacere. Le piccole labbra o ninfe, possono essere considerate una sorta di protezione del canale vaginale. Sono molto innervate e quindi molto sensibili. Il loro colore e la loro dimensione variano moltissimo da donna a donna, possono essere molto più scure della carne circostante o chiare e rosate, lunghe da pochi millimetri a diversi centimetri.
Funzioni
La vulva permette la minzione (il getto dell’urina che fuoriesce dall’uretra viene canalizzato dalle piccole labbra); consente lo svolgimento di rapporti sessuali, durante i quali le piccole e le grandi labbra, irrorate da quantità maggiori di sangue, aumentano di volume mentre le ghiandole presenti nel vestibolo vulvare provvedono alla lubrificazione di vulva e vagina; permette infine il passaggio del feto durante il parto.
Perfusione e innervamento
All’irrorazione dei genitali esterni provvedono principalmente due arterie: l’arteria femorale e l’arteria pudenda interna, ramo dell’arteria iliaca interna: dall’arteria femorale originano le arterie pudende esterne che si distribuiscono al monte del pube e forniscono, inoltre, le arterie labiali anteriori per le grandi labbra. Dall’arteria pudenda interna nascono: le arterie labiali posteriori che provvedono all’irrorazione delle piccole labbra. Le vene che traggono origine dal monte del pube si gettano nella vena femorale; dalle grandi e piccole labbra originano grosse e numerose vene le quali si portano alla vena femorale, alla grande safena e alla pudenda interna.
Gli organi genitali esterni ricevono nervi da rami genitali del plesso lombare e da rami perineali del nervo pudendo interno (del plesso sacrale). L’organo maggiormente innervato sembra essere il clitoride.

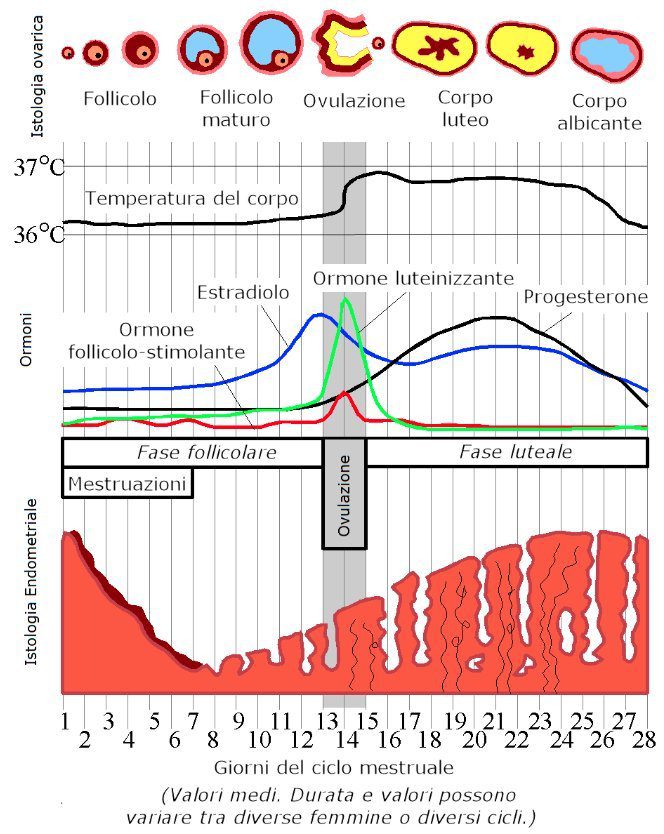
Il ciclo mestruale
Il ciclo mestruale (Fig.3), dell’ apparato genitale femminile umano, inizia il primo giorno di flusso mestruale (mestruazione) e termina col primo giorno della successiva; è compreso generalmente tra i 28 e i 35 giorni; si definisce regolare quando la sua durata è uguale ogni mese, mentre irregolare quando la durata dei cicli non sono uguali tra di loro. La mestruazione può durare da 2 a 7 giorni (fase mestruale o desquamativa), con un flusso scarso o abbondante, può essere accompagnata a dolore o essere indolore.
FSH
Ogni mese l’ovaio stimolato dall’ormone FSH (follicostimolante) secreto dall’ipofisi, porta a maturazione un ovocita (fase follicolare) – mediamente dal 6° al 14° giorno – e libera progressivamente nel sangue grandi quantità di estrogeni (fase estrogenica o proliferativa), che provocano la ricostruzione dell’endometrio sfaldato dalla mestruazione (i primi 5-6 giorni del ciclo mestruale). Il picco di estrogeni nel sangue viene rilevato dall’ipotalamo che, tramite un neurotrasmettitore, inibisce l’ipofisi alla produzione di FSH (feed-back negativo) e la stimola (feed-back positivo) alla brusca secrezione dell’ormone LH (luteinizzante), il rapido incremento nel sangue di LH (fino al picco dell’LH) provoca l’ovulazione e la liberazione dell’ovocita (fase ovulatoria).
Progesterone
Inoltre l’LH stimola il residuo del follicolo a trasformarsi in un corpo giallastro e a secernere piccole quantità di estrogeni e una quantità sempre maggiore di progesterone (fase luteinica). Il progesterone sostiene e stimola l’endometrio (mediamente dal 16° al 23° giorno) a raggiungere il suo massimo spessore e la sua completa maturazione per accogliere e nutrire l’eventuale cellula uovo fecondata (fase progestinica o secretoria).
Se l’ovulo è stato fecondato alcune cellule della divisione dello zigote che costituiranno la placenta secerneranno un ormone simile all’LH utile a stimolare il corpo luteo a continuare la produzione di progesterone, questo al fine di mantenere nell’utero le condizioni ideali al proseguimento della gravidanza. Inoltre il progesterone inibisce l’ipofisi a secernere l’FSH e di conseguenze impedisce altre ovulazioni durante la gravidanza.
Se la fecondazione non è avvenuta il corpo luteo regredisce riducendo bruscamente la produzione di progesterone, determinando lo sfaldamento dell’endometrio e l’inizio della mestruazione che segna il principio di un nuovo ciclo mestruale.
Gli ormoni del ciclo mestruale (estrogeni e progesterone) influenzano anche altri apparati e organi: il progesterone ha effetto sul tessuto ghiandolare del seno, che può risultare teso e dolente in fase pre-mestruale, facilita la ritenzione di liquidi e rallentare l’attività dell’intestino causando una sensazione di tensione e pesantezza che si risolve con l’arrivo della mestruazione; inoltre le periodiche oscillazioni ormonali possono influenzare l’umore e il benessere psicologico della donna con manifestazioni di irritabilità o fragilità, in fase pre-mestruale.
Dr. Giosuè Ruggiano
Fonti
- Apparato genitale femminile – Wikipedia
- Anatomia dell’utero (gastroepato.it)
- Utero – Wikipedia
- Vagina – Wikipedia
- Apparato Genitale Femminile | Uroblog
- Vasi e nervi dell’utero – Medicinapertutti.it
- cavità uterina Archives – Humanitas Castelli (clinicacastelli.it
- Apparato riproduttivo femminile (humanitas.it)
- Salpingi – Cosa sono e quali funzioni svolgono – Humanitas Mater Domini
- Vasi e nervi delle tube uterine – Medicinapertutti.it
- Struttura dell’ovaio – Medicinapertutti.it
- Ovaio – Cos’è e quali funzioni svolge – Humanitas Mater Domini
- Vasi e nervi dell’ovaio – Medicinapertutti.it
- Vulva
- Vulva – Wikipedia(humanitas.it)
- Vasi e nervi dei genitali esterni femminili – Medicinapertutti.it
- Il ciclo mestruale e le sue fasi: impara a conoscerlo (nurse24.it)
- Vagina – Cos’è e quali funzioni svolge – Humanitas Mater Domini