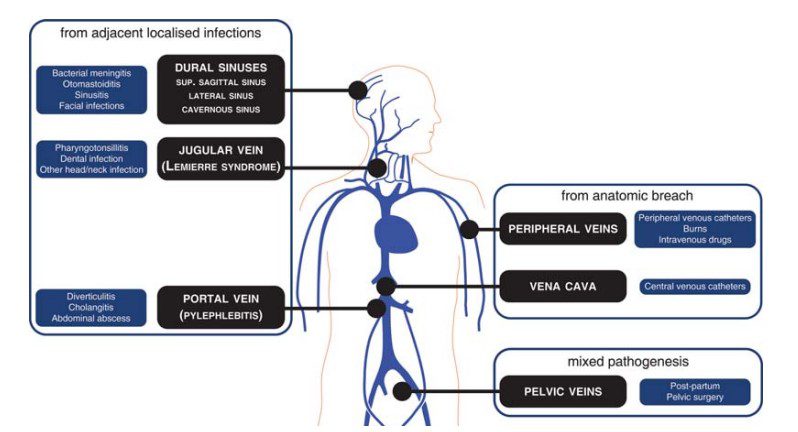
La tromboflebite settica è una condizione caratterizzata dalla presenza di un trombo venoso associato ad infezione o colonizzazione batterica locale. Questo processo può avvenire sia nei vasi superficiali e sia in quelli profondi, ma si osserva più comunemente nelle strutture venose e in particolare in:
- vene periferiche
- vene pelviche
- vena cava superiore
- vena giugulare
- vene portali
- seni durali
In alcune condizioni si può formare del pus sia nella parete venosa e sia attorno al vaso, in questo caso si parla di tromboflebite suppurativa.
Eziologia
Alla base della tromboflebite settica di un vaso venoso superficiale e periferico può esserci una rottura della pelle dovuta a una puntura venosa. In alcuni casi la colonizzazione settica può avvenire attraverso una porta di accesso che permette l’entrata dei batteri anche in assenza di un’infezione locale. Questo meccanismo spiega le tromboflebiti della vena cava inferiore e delle vene periferiche che si possono verificare come conseguenza dell’utilizzo di un catetere a permanenza.
La Sindrome di Lemierre, ovvero la tromboflebite settica della vena giugulare, di solito si manifesta dopo una faringotonsillite acuta. La tromboflebite settica della vena porta, detta pileflebite, è associata a infezioni addominali come diverticolite, colangite, appendicite. La tromboflebite settica dei seni durali si può verificare come complicanza di meningite, otite media o infezioni facciali e sinusali.
[Fonte:https://www.thieme-connect.de/products/ejournals/abstract/10.1055/a-1177-5127]
Fisiopatologia della tromboflebite settica
Il meccanismo fisiopatologico della tromboflebite settica non è ancora totalmente compreso ma la risposta infiammatoria e il processo di coagulazione sono profondamenti coinvolti. Infatti la coagulazione svolge un ruolo difensivo durante le infezioni, limitando la diffusione dei patogeni e contribuendo alla loro distruzione, invece la risposta infiammatoria durante la sepsi aumenta l’espressione di citochine procoagulanti come l’interleuchina-1 (IL-1),l’interleuchina-6 (IL-6) e il fattore di necrosi tumorale-α (TNF-α), che attivano le piastrine.
A livello locale, un ambiente protrombotico è creato dai batteri e virus attraverso: il danno endoteliale e l’infiammazione, l’induzione dell’espressione del fattore tissutale (tromboplastina) su monociti e cellule endoteliali, e l’attivazione della via intrinseca della coagulazione. In questo modo sono inibiti i fisiologici meccanismi anticoagulanti ed è favorita l’aggregazione piastrinica. Quindi le complicanze trombotiche possono derivare dall’eccessiva attivazione della coagulazione o dall’evasione dalle difese dell’ospite da parte del patogeno. Infatti alcuni batteri, come gli Streptococchi, hanno sviluppato la capacità di resistere al sistema immunitario dell’ospite attraverso la coagulazione, utilizzando il coagulo di fibrina come protezione.
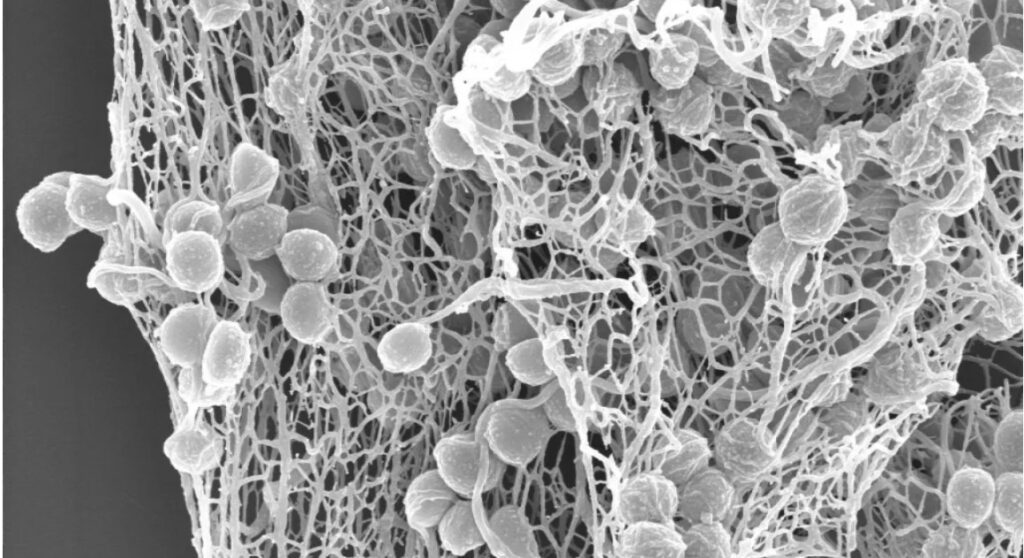
Spesso il microrganismo Staphylococcus aureus è quello più coinvolto nella tromboflebite settica, ma possono essere coinvolti anche microrganismi virali, parassitici e fungini.
Trattamenti
Il trattamento della tromboflebite settica dipende dalla fonte dell’infezione, dagli organismi coinvolti, dalle strutture interessate e dalla fisiologia del singolo paziente.
La terapia antibiotica è la soluzione più utilizzata, si utilizzano per lo più le cefalosporine di terza e quarta generazione. Sono combinate con vancomicina per colpire il microrganismo Staphylococcus aureus, o con metronidazolo o clindamicina per colpire i microrganismi anaerobi tipici della sindrome di Lemierre. Prima dell’era antibiotica, un trattamento spesso utilizzato era rappresentato da interventi chirurgici, come l’escissione venosa o la legatura venosa.
L’utilizzo di farmaci anticoagulanti è un trattamento su cui si hanno dei dubbi, alcuni autori consigliano gli anticoagulanti per impedire la propagazione del trombo, mentre altri consigliano gli anticoagulanti solo se c’è un’estensione del trombo. I farmaci anticoagulanti devono essere sospesi nei pazienti trombocitopenici, con una conta piastrinica inferiore a 50.000/μL, a causa di un elevato rischio di sanguinamento. Data la rarità della tromboflebite settica, sono stati pochi gli studi clinici condotti sui possibili risultati di efficacia e sicurezza dell’utilizzo di anticoagulanti.
Prognosi della tromboflebite settica
I primi casi di tromboflebite settica sono stati tra la fine del XIX secolo e la metà del XX secolo. Al tempo, le opzioni terapeutiche erano poche e per questo nei casi pubblicati fino agli anni ’60 si riportavano tassi di mortalità vicini al 100%. La mortalità per tromboflebite settica è diminuita drasticamente nell’ultimo secolo grazie all’utilizzo degli antibiotici.
L’endocardite infettiva e la tromboflebite settica sono le uniche condizione che possono essere complicata dall’embolia settica, in particolare nel caso della sindrome di Lemierre e della tromboflebite pelvica. L’embolia settica non solo porta ad infarto venoso o ischemia, ma può creare un ascesso in sedi in cui non è possibile effettuare il trattamento chirurgico, inclusi polmoni, ossa, articolazioni, tessuti molli e sistema nervoso centrale. L’embolia favorisce la diffusione batterica e induce una batteriemia difficile da controllare con la sola terapia medica. Per questi motivi l’embolia settica presenta serie sfide terapeutiche e influisce gravemente sulla prognosi.
Fonti
- https://www.ncbi.nlm.nih.gov/books/NBK430731/
- https://www.thieme-connect.de/products/ejournals/html/10.1055/a-1177-5127